L’attacco cardiaco, un evento improvviso e potenzialmente letale, colpisce migliaia di persone ogni anno. Saper riconoscere i sintomi, comprendere le cause scatenanti e conoscere le opzioni di trattamento può fare la differenza tra la vita e la morte. In questo articolo, esploreremo nel dettaglio l’attacco cardiaco, fornendo informazioni cruciali per proteggere la vostra salute e quella dei vostri cari.
Un attacco cardiaco (infarto miocardico) è un’emergenza medica in cui il muscolo cardiaco inizia a morire perché non riceve abbastanza flusso sanguigno. Di solito, ciò è causato da un blocco nelle arterie che forniscono sangue al cuore. Se un operatore sanitario non ripristina rapidamente il flusso sanguigno, un attacco cardiaco può causare danni cardiaci permanenti e morte.
Panoramica
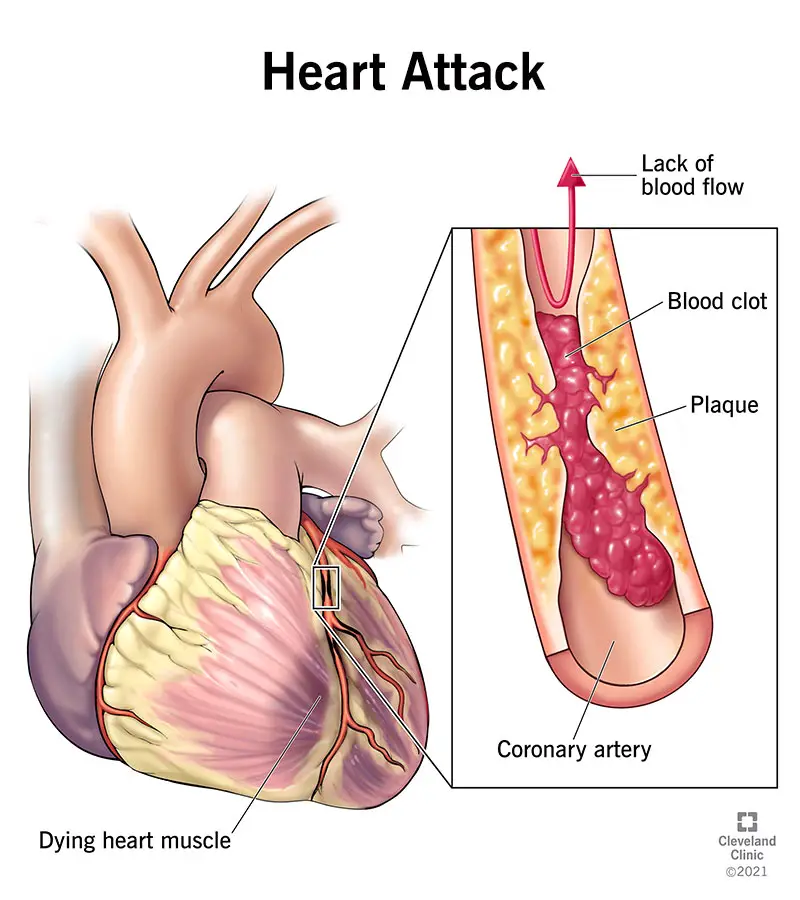
Cos’è un infarto?
Un attacco cardiaco (infarto miocardico) è una condizione estremamente pericolosa che si verifica perché non hai abbastanza flusso sanguigno in una parte del muscolo cardiaco. Questa mancanza di flusso sanguigno può verificarsi a causa di molti fattori diversi, ma di solito è correlata a un blocco in una o più arterie del cuore.
Senza flusso sanguigno, il muscolo cardiaco interessato inizierà a morire. Se non si ripristina rapidamente il flusso sanguigno, un infarto può causare danni cardiaci permanenti e/o la morte.
Un infarto è un’emergenza pericolosa per la vita. Se pensi che tu o qualcuno con cui sei stia avendo un infarto, chiama il 911 (o il numero di telefono dei servizi di emergenza locali). Il tempo è fondamentale nel trattamento di un infarto. Un ritardo anche di pochi minuti può causare danni cardiaci permanenti o la morte.
Cosa succede esattamente durante un infarto?
Quando si verifica un infarto, il flusso sanguigno in una parte del cuore si ferma o è molto al di sotto della norma, il che causa lesioni o morte a quella parte del muscolo cardiaco. Quando una parte del cuore non riesce a pompare perché sta morendo per mancanza di flusso sanguigno, può interrompere la funzione di pompaggio del cuore. Ciò può ridurre o interrompere il flusso sanguigno nel resto del corpo, il che può essere mortale se qualcuno non lo corregge rapidamente.
Quanto è comune un infarto?
Ogni anno, più di 800.000 persone negli Stati Uniti hanno un infarto. La maggior parte degli infarti è dovuta alla malattia coronarica, che è la causa di morte più comune negli Stati Uniti.
Segni e sintomi
Come ci si sente durante un infarto?
Molte persone avvertono dolore al petto durante un infarto. Può essere percepito come fastidio, costrizione o pesantezza, oppure può essere percepito come un dolore schiacciante. Può iniziare nel petto e diffondersi (o irradiarsi) ad altre aree come il braccio sinistro (o entrambi i bracci), la spalla, il collo, la mascella, la schiena o giù verso la vita.
Spesso le persone credono di avere indigestione o bruciore di stomaco, quando in realtà hanno un infarto.
Alcune persone avvertono solo mancanza di respiro, nausea o sudorazione.
Quali sono i sintomi di un infarto?
Gli attacchi di cuore possono presentare molti sintomi, alcuni dei quali sono più comuni di altri.
I sintomi di infarto descritti più spesso dalle persone includono:
- Dolore al petto (angina).
- Mancanza di respiro o difficoltà respiratorie.
- Disturbi del sonno (insonnia).
- Nausea o disturbi allo stomaco.
- Palpitazioni.
- Ansia o sensazione di “sventura imminente”.
- Sensazione di stordimento, vertigini o svenimento.
Le persone a cui è stato assegnato il sesso maschile alla nascita (AMAB) hanno maggiori probabilità di avere sintomi di infarto diversi rispetto alle persone a cui è stato assegnato il sesso femminile alla nascita (AFAB). Le persone AFAB hanno meno probabilità di avere dolore al petto o fastidio che sembra indigestione. Hanno maggiori probabilità di avere mancanza di respiro, affaticamento e insonnia che sono iniziati prima dell’infarto. Hanno anche nausea e vomito o dolore alla schiena, alle spalle, al collo, alle braccia o all’addome.
Cause
Cosa causa un attacco di cuore?
La maggior parte degli attacchi cardiaci si verifica a causa di un blocco in uno dei vasi sanguigni che irrorano il cuore. Nella maggior parte dei casi, ciò si verifica a causa della placca, una sostanza appiccicosa che può accumularsi all’interno delle arterie (simile a come versare del grasso nel lavandino della cucina può intasare l’impianto idraulico di casa). Tale accumulo è chiamato aterosclerosi. Quando c’è una grande quantità di questo accumulo aterosclerotico nei vasi sanguigni del cuore, si parla di malattia coronarica.
A volte, i depositi di placca all’interno delle arterie coronarie (del cuore) possono rompersi o rompersi, e un coagulo di sangue può rimanere bloccato nel punto in cui si è verificata la rottura. Se il coagulo blocca l’arteria, questo può privare il muscolo cardiaco di sangue e causare un infarto.
Gli attacchi cardiaci sono possibili senza la rottura della placca, ma questo è raro e rappresenta solo circa il 5% di tutti gli attacchi cardiaci. Questo tipo di attacco cardiaco può verificarsi per i seguenti motivi:
- Spasmo dell’arteria coronaria.
- Condizioni mediche rare, come qualsiasi malattia che provoca un restringimento anomalo dei vasi sanguigni.
- Traumi che causano lacerazioni o rotture nelle arterie coronarie.
- Ostruzione proveniente da qualche altra parte del corpo, come un coagulo di sangue o una bolla d’aria (embolia) che finisce in un’arteria coronaria.
- Disturbi alimentari. Nel tempo, possono danneggiare il cuore e, in ultima analisi, provocare un infarto.
- Arterie coronarie anomale (un problema cardiaco con cui si nasce, in cui le arterie coronarie si trovano in posizioni anomale. La compressione di queste provoca un infarto).
- Altre condizioni possono impedire al cuore di ricevere una quantità di sangue eccessiva per un periodo di tempo prolungato, ad esempio quando la pressione sanguigna è troppo bassa, l’ossigeno è troppo basso o la frequenza cardiaca è troppo veloce.
Quali sono i fattori di rischio per un infarto?
Diversi fattori chiave influenzano il rischio di avere un infarto. Sfortunatamente, alcuni di questi fattori di rischio di infarto non sono cose che puoi modificare:
- Età e sesso: Il rischio di infarto aumenta con l’avanzare dell’età. Il sesso influenza il momento in cui inizia ad aumentare il rischio di infarto. Per le persone assegnate al sesso maschile alla nascita (AMAB), il rischio di infarto aumenta a 45 anni. Per le persone assegnate al sesso femminile alla nascita (AFAB), il rischio di infarto aumenta a 50 anni o dopo la menopausa.
- Anamnesi familiare di malattie cardiache: Se hai un genitore o un fratello con una storia di cardiopatia o infarto, soprattutto in giovane età, il tuo rischio è ancora maggiore perché la tua genetica è simile alla loro. Il tuo rischio aumenta se un parente di primo grado (fratello o genitore biologico) ha ricevuto una diagnosi di cardiopatia a 55 anni o meno se è AMAB, o a 65 anni o meno se è AFAB.
- Stile di vita: Le scelte di vita che fai e che non sono buone per il tuo cuore possono aumentare il rischio di avere un infarto. Questo include cose come fumare, mangiare cibi ricchi di grassi, mancanza di attività fisica, bere troppo alcol e uso di droghe.
- Alcune condizioni di salute: Alcune condizioni di salute mettono sotto stress il tuo cuore e aumentano il rischio di infarto. Tra queste rientrano diabete, obesità, pressione alta, colesterolo alto, disturbi alimentari o una storia di preeclampsia.
Quali sono le complicazioni di un infarto?
Le complicazioni associate agli attacchi cardiaci includono:
- Aritmie (ritmi cardiaci anormali).
- Insufficienza cardiaca.
- Problemi alle valvole cardiache.
- Colpo.
- Arresto cardiaco improvviso.
- Depressione e ansia.
- Shock cardiogenico.
- Complicanze meccaniche di un infarto, come un difetto del setto ventricolare o una rottura della parete libera. Sono più probabili se il trattamento di un infarto è ritardato.
Diagnosi e test
Come faccio a sapere se ho avuto un infarto?
Gli operatori sanitari solitamente diagnosticano gli attacchi cardiaci in un pronto soccorso. Se hai sintomi di attacco cardiaco, dovresti sottoporti a un esame fisico. Un operatore controllerà il tuo polso, i livelli di ossigeno nel sangue e la pressione sanguigna e ascolterà i suoni del tuo cuore e dei tuoi polmoni. Ti chiederà anche dei sintomi che hai sperimentato. Potrebbero chiedere a qualcuno che era con te di descrivere cosa è successo.
Quali esami verranno effettuati per diagnosticare un infarto?
Un operatore sanitario diagnosticherà un infarto utilizzando i seguenti elementi:
- Analisi del sangue: Uno dei modi più affidabili per diagnosticare un infarto è controllare la troponina cardiaca nel sangue. Durante un infarto, il danno alle cellule del muscolo cardiaco fa sempre sì che questo marcatore chimico compaia nel flusso sanguigno.
- Elettrocardiogramma (ECG o EKG): Questo è uno dei primi esami a cui si viene sottoposti quando si arriva al pronto soccorso con sintomi di infarto. I segnali elettrici del cuore possono aiutare a capire se si sta verificando una lesione e se ci sono anomalie del ritmo.
- Ecocardiogramma: Utilizzando ultrasuoni (onde sonore ad alta frequenza), un ecocardiogramma genera un’immagine dell’interno e dell’esterno del cuore. Può mostrare quanto bene il cuore si sta comprimendo e quanto bene funzionano le valvole.
- Coronarografia o cateterizzazione cardiaca: Si tratta di una procedura che utilizza raggi X e mezzo di contrasto per visualizzare i vasi sanguigni del cuore e può aiutare a determinare se ci sono ostruzioni.
- Tomografia computerizzata (TC) cardiaca: In questo modo si crea una scansione estremamente dettagliata del cuore e dei suoi vasi sanguigni per mostrare se vi è un restringimento o un indurimento significativo delle principali arterie coronarie.
- Risonanza magnetica cardiaca: Questo test utilizza un potente campo magnetico e l’elaborazione al computer per creare un’immagine del tuo cuore. Può mostrare problemi con il flusso sanguigno nelle arterie del tuo cuore.
- Test da sforzo: Questo esame può utilizzare un ECG, un ecocardiogramma o una scansione nucleare mentre si è fisicamente attivi per aiutare a capire se il cuore riceve un flusso sanguigno sufficiente.
- Scintigrafie cardiache nucleari: Queste scansioni utilizzano un colorante radioattivo che un medico inietta nel sangue e metodi potenziati dal computer come la tomografia computerizzata (TC) per individuare le aree del cuore che non ricevono abbastanza sangue o che sono danneggiate. Queste scansioni possono essere scansioni di tomografia computerizzata a emissione di fotone singolo (SPECT) o scansioni di tomografia a emissione di positroni (PET).
Gestione e trattamento
Come si cura un infarto?
Trattare un infarto significa ripristinare il flusso sanguigno al muscolo cardiaco interessato il prima possibile. Ciò può avvenire in vari modi, che vanno dai farmaci alla chirurgia. Il trattamento probabilmente includerà diversi dei seguenti metodi.
Ossigeno supplementare
Le persone che hanno difficoltà a respirare o con bassi livelli di ossigeno nel sangue spesso ricevono ossigeno supplementare insieme ad altri trattamenti per l’infarto. Puoi respirare l’ossigeno tramite un tubo che si trova appena sotto il naso o una maschera che si adatta a naso e bocca. Ciò aumenta la quantità di ossigeno che circola nel sangue e riduce lo sforzo sul cuore.
Farmaci
Questi possono includere:
- Farmaci anticoagulanti: Tra questi rientrano l’aspirina e altri medicinali anticoagulanti.
- Nitroglicerina: Questo medicinale allevia il dolore al petto e dilata i vasi sanguigni, facilitando il passaggio del sangue.
- Farmaci trombolitici (che sciolgono i coaguli): I medici li utilizzano solo entro le prime 12 ore dopo un infarto.
- Farmaci antiaritmici: Gli attacchi cardiaci possono spesso causare malfunzionamenti nel normale ritmo cardiaco, chiamati aritmie, che possono essere pericolose per la vita. I farmaci antiaritmici possono fermare o prevenire questi malfunzionamenti.
- Farmaci antidolorifici: Il farmaco antidolorifico più comune che le persone ricevono durante la cura dell’infarto è la morfina. Questo può aiutare ad alleviare il dolore al petto.
- Beta-bloccanti: Questi farmaci aiutano a rallentare la frequenza cardiaca in modo che il cuore possa riprendersi dai danni causati da un infarto.
- Antipertensivi: Questi farmaci abbassano la pressione sanguigna e possono aiutare il cuore a riprendersi dai danni causati da un infarto.
- Statine: Questi farmaci aiutano a stabilizzare la placca nei vasi sanguigni del cuore, in modo che sia meno probabile che si rompano. Aiutano anche a ridurre il colesterolo e le possibilità di avere un altro infarto.
Intervento coronarico percutaneo
I medici ripristinano la circolazione nel muscolo cardiaco interessato con una procedura chiamata intervento coronarico percutaneo (PCI) o angioplastica.
L’apertura dell’arteria con un catetere è fondamentale per ripristinare il flusso sanguigno. Prima ciò avviene, maggiori sono le possibilità di un buon esito. I fornitori utilizzano una metrica chiamata “tempo porta-palloncino” per misurare la loro capacità di trattare un infarto. Questo è il tempo medio necessario alle persone per sottoporsi a PCI dopo essere entrate per la prima volta al pronto soccorso. Se si riceve PCI, il fornitore può posizionare uno stent nel sito dell’ostruzione. Lo stent aiuta a mantenere aperta l’arteria in modo che non si verifichi un altro blocco nello stesso punto.
Bypass con innesto dell’arteria coronaria
Le persone che hanno gravi ostruzioni delle arterie coronarie possono sottoporsi a un intervento di bypass aorto-coronarico (CABG). I medici spesso lo chiamano intervento chirurgico a cuore aperto o intervento di bypass.
Il CABG prevede l’utilizzo di un vaso sanguigno da un’altra parte del corpo (solitamente il torace, il braccio o la gamba) per creare una deviazione per il sangue. Questo reindirizza il sangue attorno a una o più sezioni arteriose bloccate e porta il sangue al muscolo cardiaco.
Complicazioni/effetti collaterali del trattamento
Gli effetti collaterali del trattamento variano a seconda del trattamento e possono includere:
- Nausea e vomito.
- Debolezza.
- Capogiri.
- Sanguinamento.
- Infezione.
- Danno a un vaso sanguigno.
- Aritmia.
- Problemi renali.
- Colpo.
Quanto tempo dopo il trattamento mi sentirò meglio?
In generale, i sintomi dell’infarto dovrebbero diminuire man mano che si riceve il trattamento. Probabilmente si avrà una certa debolezza e stanchezza persistenti durante la degenza in ospedale e per diversi giorni dopo. Il medico curante fornirà indicazioni sul riposo, sui farmaci da assumere e altro ancora.
Anche il recupero dai trattamenti varia, a seconda del metodo di trattamento. La degenza ospedaliera media per un infarto è compresa tra quattro e cinque giorni. In generale, aspettati di rimanere in ospedale per il seguente periodo di tempo:
- Solo farmaci: Le persone che assumono solo farmaci hanno una degenza ospedaliera media di circa sei giorni.
- PCI: Il recupero da PCI è più facile dell’intervento chirurgico perché è un metodo meno invasivo per trattare un infarto. La durata media del ricovero per PCI è di circa quattro giorni.
- CABG: Il recupero dall’intervento di bypass cardiaco è più lungo perché è un intervento importante. La durata media del ricovero per CABG è di circa otto-dodici giorni.
Prevenzione
È possibile prevenire un infarto?
In generale, ci sono molte cose che puoi fare per prevenire un infarto. Tuttavia, ci sono alcuni fattori che non puoi cambiare, in particolare la tua storia familiare, che possono comunque portare a un infarto nonostante i tuoi sforzi. Tuttavia, ridurre il rischio può posticipare l’insorgenza di un infarto e ridurne la gravità se ne hai uno.
Come posso ridurre il rischio?
Sebbene diversi fattori di rischio non possano essere modificati, ci sono molti modi in cui puoi aiutarti e ridurre il rischio di un infarto. Questi includono:
- Programmare un controllo: Trova un medico di base (PCP) e vai da lui almeno una volta all’anno per un controllo o una visita di controllo. Un controllo annuale può rilevare molti dei primi segnali di allerta delle malattie cardiache, compresi cambiamenti che non puoi percepire. Questi includono la pressione sanguigna, i livelli di zucchero nel sangue, i livelli di colesterolo e altro ancora.
- Smettere di usare i prodotti del tabacco: Ciò include il tabacco senza fumo e tutti i prodotti da svapo.
- Fare esercizio fisico regolarmente: L’obiettivo è fare 30 minuti di attività fisica di intensità moderata cinque giorni alla settimana.
- Mangiare cibi nutrienti: Esempi includono la dieta mediterranea o Dash. Mangiare pasti a base vegetale è un’eccellente alternativa al consumo di molte carni lavorate e grassi saturi.
- Mantenere un peso sano per te: Il tuo medico di base può consigliarti un peso forma sano e fornirti risorse e indicazioni per aiutarti a raggiungere tale obiettivo.
- Gestire le tue attuali condizioni di salute: Tra questi rientrano alti livelli di colesterolo, pressione alta e diabete.
- Ridurre lo stress: Prendi in considerazione tecniche come lo yoga, la respirazione profonda e la meditazione.
- Assumere i farmaci come prescritto: Non assumere i farmaci solo quando te ne ricordi o quando hai un appuntamento dal medico.
- Mantenere tutti gli appuntamenti medici: Visitare regolarmente i tuoi operatori sanitari può aiutarti a scoprire problemi cardiaci o altri problemi medici che non sapevi di avere. Questo può anche aiutare a trattare i problemi prima piuttosto che dopo.
Essere un contributore attivo alla tua salute non significa che devi apportare cambiamenti al tuo stile di vita da solo. Chiedi aiuto al tuo medico di base e ad altri membri del tuo team sanitario. Possono fornirti le informazioni e le risorse di cui hai bisogno.
Se hai già avuto un infarto, il tuo medico ti consiglierà un programma di riabilitazione cardiaca. L’obiettivo di questo programma è ridurre le probabilità di un secondo infarto. Questi programmi supervisionati da un medico forniscono consulenza e si concentrano sugli stessi obiettivi di vita sana elencati sopra.
Prospettive / Prognosi
Cosa posso aspettarmi se ho un infarto?
Il trattamento che ricevi per un infarto non termina quando lasci l’ospedale. Il rischio di un secondo infarto significa che dovrai assumere farmaci prescritti e apportare modifiche alla tua vita quotidiana.
Quando potrò riprendere le mie normali attività?
Il recupero da un infarto dopo le dimissioni dall’ospedale dipende dalla gravità dell’infarto, dalla rapidità con cui è iniziato il trattamento, dai trattamenti a cui si è fatto ricorso e dalle eventuali condizioni di salute presenti prima dell’infarto.
Il tuo medico può spiegarti i prossimi passi per la tua guarigione e cosa puoi aspettarti. In generale, la maggior parte delle persone può tornare al lavoro o riprendere le proprie attività abituali in qualsiasi momento tra due settimane e tre mesi dopo l’infarto. La riabilitazione cardiaca può aiutare le persone ad aumentare gradualmente e in sicurezza la propria attività fisica fino al livello precedente.
Prospettive per un infarto
Oggigiorno, molte persone sopravvivono a un infarto. Ma le prospettive sono peggiori per le persone che:
- Hanno più di 65 anni.
- Soffrire di insufficienza cardiaca.
- Soffrire di diabete.
- Ho già avuto un infarto.
Potrebbero essere a rischio di un altro infarto o di morte nei prossimi sei mesi o meno. In questi casi, i provider lavoreranno per gestire in modo aggressivo i loro rischi.
Le persone in premenopausa AFAB di età inferiore ai 45 anni hanno un esito migliore rispetto alle persone AMAB di età simile. Gli scienziati ritengono che ciò sia dovuto agli effetti protettivi dell’estrogeno sul cuore. Ma dopo che la menopausa termina i benefici protettivi dell’estrogeno, le persone AFAB se la passano peggio delle persone AMAB. Più specificamente:
- Le persone AFAB di età compresa tra 45 e 65 anni che hanno avuto un infarto hanno maggiori probabilità di morire entro un anno dall’evento rispetto alle persone AMAB della stessa età.
- Le persone AFAB di età superiore ai 65 anni hanno maggiori probabilità di morire entro poche settimane dall’infarto rispetto alle persone AMAB di età superiore ai 65 anni.
Vivere con
Come mi prendo cura di me stesso?
Dopo un infarto, continuerai ad assumere farmaci, alcuni dei quali hai ricevuto per il trattamento immediato dell’infarto, a lungo termine. Questi includono:
- Betabloccanti.
- ACE inibitori.
- Aspirina e altri anticoagulanti.
- Statine.
Quando dovrei consultare il mio medico?
Dopo aver avuto un infarto, il rischio di un evento simile è più alto. Il tuo medico probabilmente ti consiglierà un monitoraggio di follow-up, test e cure per evitare futuri infarti. Alcuni di questi includono:
- Scansioni cardiache: Come i metodi che i provider usano per diagnosticare un infarto, questi possono valutare gli effetti del tuo infarto e determinare se hai danni cardiaci permanenti. Possono anche cercare segnali di problemi cardiaci e circolatori che aumentano la possibilità di futuri infarti.
- Stress test: Questi esami e scansioni cardiache che vengono eseguiti durante l’attività fisica possono evidenziare potenziali problemi che emergono solo quando il cuore è impegnato al massimo.
- Riabilitazione cardiaca: Questi programmi ti aiutano a migliorare la tua salute generale e il tuo stile di vita, il che può prevenire un altro infarto.
Quando dovrei andare al pronto soccorso?
Se hai alcuni dei sintomi di infarto sopra descritti e pensi di avere un infarto, chiama il numero di emergenza locale. Mentre ti inviano i soccorsi, chiedi se dovresti prendere un’aspirina o un altro medicinale. Non aspettare a chiamare. I minuti sono importanti quando hai un infarto.
Quali domande dovrei porre al mio medico?
Le domande da porre al medico possono includere:
- Quali attività è sicuro svolgere dopo un infarto?
- Quali sono le cose più importanti che dovrei fare per prevenire un altro infarto?
- Con quale frequenza devo fissare appuntamenti di controllo con voi?
- Anche altri membri della mia famiglia dovrebbero sottoporsi a controlli cardiaci?
Domande frequenti aggiuntive
Perché dovrei chiamare il 112 se posso guidare da solo fino all’ospedale (o farmi accompagnare da qualcuno)?
Se si presentano sintomi di infarto, è meglio chiamare il 112 per diversi motivi:
- I soccorritori possono effettuare alcuni dei primi test e trattamenti per un infarto durante il tragitto verso l’ospedale. Ciò può accelerare il processo complessivo di diagnosi e trattamento.
- Se arrivi in ospedale in ambulanza, di solito hai un accesso più immediato alle cure. Quando hai un infarto, ogni secondo è importante.
- Gli attacchi cardiaci possono causare il battito irregolare del cuore o l’arresto completo, entrambe le situazioni potrebbero causare lo svenimento. Se ti trovi in ambulanza quando ciò accade, i primi soccorritori possono reagire immediatamente per stabilizzarti. Inoltre, non dovrai preoccuparti di svenire al volante e causare un incidente che potrebbe avere conseguenze devastanti per te o per gli altri.
Un’arteria bloccata necessita di cure immediate per prevenire danni cardiaci permanenti. Potresti pensare che se i tuoi sintomi non sono intensi e gravi, non stai avendo un infarto. Ma i sintomi possono essere lievi ed è meglio che un medico li controlli. Chiamare il 911, piuttosto che guidare da solo o farsi guidare da qualcun altro, può salvare ancora più vite di quanto pensi. Il tempo risparmiato è un muscolo cardiaco salvato, e questo significa maggiori possibilità di un buon esito per te.
In conclusione, l’attacco cardiaco rappresenta un’emergenza medica che richiede un intervento immediato. Riconoscere i sintomi come dolore toracico, sudorazione fredda e nausea, comprendere le cause legate a stili di vita malsani e fattori di rischio, e sapere come intervenire tempestivamente chiamando il 118 e seguendo le indicazioni mediche, possono fare la differenza tra la vita e la morte. La prevenzione attraverso uno stile di vita sano rimane fondamentale per ridurre il rischio di questa grave patologia.
Potresti essere interessato:
5 miti a cui non dovresti credere sugli impianti cocleari
Esercizi per l’artrite per alleviare il dolore articolare
5 passaggi per aiutare a prevenire problemi digestivi con l’avanzare dell’età
5 modi per offrire supporto quando il tuo coniuge è depresso
6 motivi per cui i farmaci per la pressione sanguigna non funzionano
5 esercizi di rilassamento da provare
9 sintomi a cui tutti i sopravvissuti al cancro dovrebbero prestare attenzione
L’alcol può causare lo sviluppo di battiti cardiaci irregolari