La colite ulcerosa, una malattia infiammatoria cronica che colpisce l’intestino crasso, si manifesta con sintomi debilitanti come diarrea persistente, spesso con sangue, crampi addominali e dolori. Le cause precise rimangono ancora un enigma, ma si ipotizza un’interazione complessa tra fattori genetici, ambientali e immunologici. Una diagnosi accurata, basata su esami endoscopici e biopsie, è fondamentale per distinguere la colite ulcerosa da altre patologie intestinali. Fortunatamente, esistono diverse opzioni terapeutiche, dai farmaci alle modifiche dello stile di vita, in grado di controllare i sintomi e migliorare la qualità di vita dei pazienti. Approfondiamo insieme questo argomento per comprendere meglio la colite ulcerosa e le sue implicazioni.
La colite ulcerosa (CU) è una condizione cronica che si verifica quando si ha un’infiammazione nel colon. La maggior parte delle persone con CU sperimenta periodi di riacutizzazione dei sintomi seguiti da periodi di remissione senza sintomi. I segni e i sintomi includono diarrea, feci sanguinolente, crampi addominali e perdita di peso. I trattamenti includono farmaci e interventi chirurgici.
Panoramica
La colite ulcerosa è una delle malattie infiammatorie intestinali (IBD) più comuni.
Cos’è la colite ulcerosa (CU)?
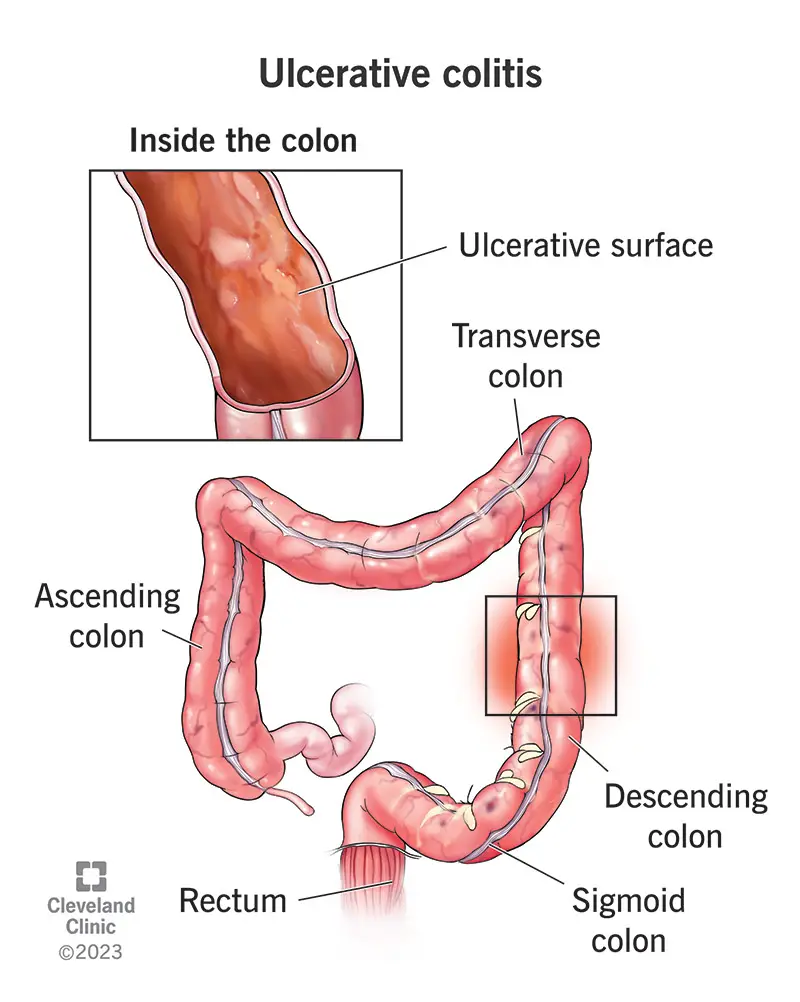
La colite ulcerosa (UC) è una condizione cronica che causa infiammazione e ulcere all’interno del colon (intestino crasso). La UC è uno dei tipi più comuni di malattia infiammatoria intestinale (IBD), insieme al morbo di Crohn. La UC causa spesso diarrea sanguinolenta e crampi addominali. Potrebbe farti andare di corpo più spesso.
La maggior parte delle persone affette da CU attraversa periodi in cui manifestano sintomi (riacutizzazioni), seguiti da periodi più lunghi senza sintomi (remissione).
Tipi di colite ulcerosa
Gli operatori sanitari classificano la CU in base a dove si verifica l’infiammazione nel colon. L’infiammazione di solito inizia nel retto, che è vicino all’ano (ano). L’infiammazione può diffondersi e interessare tutto o parte del colon. I tipi includono:
- Proctite ulcerosa: L’infiammazione colpisce il retto.
- L’infiammazione colpisce il retto e il colon sigmoideo (la parte inferiore del colon, a forma di S).
- Colite del lato sinistro: L’infiammazione colpisce il lato sinistro del colon.
- Pancolite: L’infiammazione colpisce tutto il colon.
La CU può essere lieve, moderata o grave, a seconda dei sintomi. La forma più grave, la colite ulcerosa fulminante, è rara. Può causare complicazioni pericolose per la vita che richiedono un trattamento medico urgente.
La colite ulcerosa provoca ulcere e infiammazioni nel rivestimento di tutto il colon o di alcune sue parti.
Quanto è comune la colite ulcerosa?
Insieme al morbo di Crohn, un altro tipo di malattia infiammatoria intestinale, la CU colpisce fino a 1 persona su 250 in Nord America e in Europa. Secondo il National Institute of Diabetes and Digestive and Kidney Diseases (USA), fino a 900.000 persone negli USA vivono con la CU.
Sintomi e cause
Quali sono i sintomi della colite ulcerosa?
I sintomi della colite ulcerosa spesso peggiorano nel tempo. All’inizio, potresti notare segni di CU lieve, tra cui:
- Diarrea (può essere sanguinolenta o meno).
- Aumento delle evacuazioni intestinali o episodi di diarrea (quattro o meno episodi al giorno).
- Evacuazioni intestinali urgenti (bisogno improvviso di defecare).
- Tenesmo (sensazione di dover defecare senza riuscirci).
- Lievi crampi o dolorabilità addominali (pancia).
Successivamente, potresti anche manifestare sintomi di CU da moderata a grave, tra cui:
- Frequenti evacuazioni intestinali o episodi di diarrea (quattro o più episodi al giorno).
- Sangue, muco o pus nelle feci.
- Forti crampi addominali.
- Stanchezza (estrema stanchezza).
- Perdita di peso improvvisa.
- Nausea.
- Febbre.
Circa la metà delle persone presenta sintomi lievi durante le riacutizzazioni. Altri hanno febbri frequenti, diarrea sanguinolenta, nausea e forti crampi addominali.
Altri sintomi della CU
Circa il 25% delle persone con CU alla fine sviluppano condizioni e sintomi associati che colpiscono parti del corpo diverse dal colon. L’infiammazione può diffondersi alle ossa, alle articolazioni, agli occhi, alla pelle e al fegato.
I sintomi includono:
- Dolore e gonfiore alle articolazioni.
- Occhi rossi, brucianti o pruriginosi.
- Gonfiori, eruzioni cutanee o ulcere dolorose sulla pelle.
Quali sono le cause della colite ulcerosa?
I ricercatori pensano che la causa della colite ulcerosa sia complessa e coinvolga molti fattori di rischio. La maggior parte concorda sul fatto che sia correlata a una risposta immunitaria iperattiva. Il compito del tuo sistema immunitario è proteggere il tuo corpo da germi e altre sostanze pericolose. Ma a volte, il tuo sistema immunitario attacca per errore il tuo corpo, il che causa infiammazione e danni ai tessuti.
Fattori di rischio
Chiunque può contrarre la colite ulcerosa, ma il rischio è maggiore in base a:
- Età: La maggior parte delle persone riceve la diagnosi tra i 15 e i 30 anni oppure quando hanno più di 60 anni.
- Razza ed etnia: Se sei di razza bianca, il rischio di contrarre la CU è più elevato, soprattutto se sei di origine ebraica ashkenazita.
- Genetica: È più probabile che tu sviluppi la CU se un parente di primo grado (genitore, fratello o figlio) ne è affetto. Fino al 20% delle persone con CU ha un familiare con CU o morbo di Crohn.
- Microbioma intestinale. Il tuo microbioma intestinale è costituito da batteri, virus e funghi nel tuo sistema digerente. Consideralo come l’ecosistema del tuo intestino. Le persone con CU hanno differenze nei loro microbiomi rispetto alle persone senza. I ricercatori non sono sicuri del perché.
Altri fattori, come lo stress e la dieta, non aumentano il rischio di sviluppare CU, ma possono scatenare un’acutizzazione dei sintomi. Una delle cose migliori che puoi fare se ti viene diagnosticata la CU è annotare i fattori scatenanti in modo da poterli evitare.
Quali sono le complicazioni della colite ulcerosa?
Avere la colite ulcerosa aumenta il rischio di sviluppare altre condizioni che potrebbero richiedere monitoraggio e trattamento aggiuntivi, tra cui:
- Anemia: Un’emorragia grave dal colon può causare anemia, ovvero una riduzione del numero di globuli rossi.
- Cancro al colon: La CU aumenta il rischio di sviluppare un cancro al colon. Il rischio dipende da dove nel colon si trova l’infiammazione (con la proctite che presenta il rischio minore) e da quanto tempo si soffre di CU. Discuti i tuoi fattori di rischio con il tuo medico.
- Osteoporosi: L’infiammazione può diffondersi alle ossa e alle articolazioni, causando l’indebolimento delle ossa o l’osteoporosi.
- Colangite sclerosante primitiva: L’infiammazione che si diffonde al fegato può causare colangite sclerosante primaria, una condizione che causa cicatrici al fegato. Il tessuto danneggiato può impedire al fegato di funzionare come dovrebbe.
- Problemi di crescita e sviluppo nei bambini: La CU può limitare la funzionalità del colon di un bambino, impedendogli di assorbire i nutrienti chiave necessari per la crescita e lo sviluppo. Oltre ad assumere farmaci per curare la CU, il tuo bambino potrebbe aver bisogno di vitamine per ottenere i nutrienti di cui il suo corpo ha bisogno.
Le complicazioni urgenti della CU che richiedono un trattamento immediato al pronto soccorso includono:
- Disidratazione: Frequenti viaggi in bagno possono privare il tuo corpo dei liquidi di cui ha bisogno (disidratazione). Potresti aver bisogno di liquidi per via endovenosa in ospedale se la tua disidratazione è grave.
- Perforazione: Un foro nel colon (perforazione) è un’emergenza medica che richiede un trattamento immediato.
- Grave emorragia: A seconda della perdita di sangue, potrebbe essere necessaria una trasfusione di sangue.
- Megacolon tossico: Una grave infiammazione può causare l’interruzione del funzionamento del colon. Quando ciò accade, i materiali all’interno del colon si accumulano, espandendo le pareti del colon mentre le tossine si infiltrano nel flusso sanguigno. Questa rara complicazione è chiamata megacolon tossico. Si verifica più comunemente insieme alla colite ulcerosa fulminante.
- Coaguli di sangue: La CU aumenta il rischio di coaguli nei vasi sanguigni (vene, arterie e capillari). Questi coaguli possono essere pericolosi per la vita, a seconda di dove si trovano.
Diagnosi e test
Come viene diagnosticata la colite ulcerosa?
Per diagnosticare la CU, il tuo medico eseguirà un esame fisico e ti chiederà informazioni sui sintomi e sulla storia familiare di IBD. Ordinerà test ed eseguirà procedure per escludere condizioni simili alla CU.
I test e le procedure includono:
- Esami del sangue: Il tuo sangue può mostrare segni di anemia, il che potrebbe significare che hai sanguinamento nel colon o nel retto. Gli esami del sangue possono anche aiutare i medici a escludere altre cause dei tuoi sintomi, come un’infezione.
- Campioni di feci: Nelle feci possono manifestarsi segni di infezioni, parassiti (piccoli organismi che possono vivere nel corpo di una persona) e infiammazioni.
- Esami di diagnostica per immagini: Il tuo medico potrebbe aver bisogno di una foto del tuo colon e del tuo retto. Potresti aver bisogno di un tipo di radiografia specializzata chiamata clisma opaco per rivelare segni di infiammazione nel tuo colon. Una TC (tomografia computerizzata) e una RMI (risonanza magnetica per immagini) possono mostrare segni di infiammazione nel tuo colon, specialmente in caso di CU moderata e grave. Una radiografia può mostrare complicazioni come megacolon o perforazione.
- Esami endoscopici: Un endoscopio è un tubo sottile e flessibile con una piccola telecamera. Il tuo medico può inserire l’endoscopio attraverso il tuo retto per vedere all’interno del tuo colon e prelevare campioni di tessuto per l’analisi (biopsia). I test endoscopici comuni per diagnosticare la CU includono la colonscopia e la sigmoidoscopia.
Gestione e trattamento
Come si cura la colite ulcerosa?
L’obiettivo del trattamento è di farti entrare in remissione se stai vivendo una riacutizzazione o aiutarti a mantenere la remissione se al momento non stai vivendo sintomi. Le opzioni di trattamento includono farmaci e chirurgia.
Farmaci
Gli operatori sanitari usano diversi farmaci (da soli o in combinazione) per calmare l’infiammazione nel tuo intestino crasso. Ridurre il gonfiore e l’irritazione consente al tessuto di guarire. Può anche alleviare i sintomi, così avrai meno dolore e diarrea.
I farmaci per la CU includono:
- Aminosalicilati: Il tuo medico potrebbe prescrivere sulfasalazina (Azulfidine®) per la colite ulcerosa da lieve a moderata. Informa il tuo medico se sei allergico ai sulfa. Potrebbe prescriverti un aminosalicilato privo di sulfa, come la mesalamina (Canasa®, Delzicol®, Asacol® HD, Pentasa®, Lialda®, Apriso®).
- Corticosteroidi: Se soffri di una forma grave di colite ulcerosa, potresti aver bisogno di un corticosteroide come il prednisone (Deltasone®) o il budesonide (Entocort® EC, Uceris®). Poiché i corticosteroidi hanno gravi effetti collaterali, gli operatori sanitari li raccomandano solo per un uso a breve termine.
- Immunosoppressori: Il tuo medico potrebbe consigliarti un immunosoppressore per calmare il tuo sistema immunitario. Questi medicinali includono 6-mercaptopurina (Purixan®, Purinethol®), azatioprina (Azasan® e Imuran®) o metotrexato (Trexall®).
- Biologici: I farmaci biologici trattano la colite ulcerosa da moderata a grave calmando parti della risposta immunitaria. Farmaci come infliximab (Remicade®), adalimumab (Humira®), golimumab (Simponi®), certolizumab pegol (Cimzia ®), vedolizumab (Entyvio®) e ustekinumab (Stelara®) sono farmaci biologici.
- Inibitori della Janus chinasi (JAK) (farmaci a piccole molecole): Farmaci come il tofacitinib (Xeljanz®) impediscono a uno degli enzimi (sostanze chimiche) del tuo corpo di innescare l’infiammazione. Altri inibitori JAK includono upadacitinib (RinvoQ®) e ozanimod (Zeposia®).
Chirurgia
L’intervento chirurgico è un’opzione se i farmaci non funzionano o se si verificano gravi complicazioni. Circa il 30% delle persone con colite ulcerosa necessita di un intervento chirurgico a un certo punto. Circa il 20% dei bambini con colite ulcerosa avrà bisogno di un intervento chirurgico.
Esistono due tipi di intervento chirurgico per la colite ulcerosa. Entrambi prevedono una proctocolectomia, un intervento chirurgico per rimuovere tutto o parte del colon e del retto.
- Proctocolectomia e tasca ileale: La proctocolectomia e la tasca ileale sono le procedure più comuni per la colite ulcerosa. Questa procedura rimuove il colon e il retto ma lascia intatto l’ano. Quindi, il chirurgo forma una tasca ileale, una sezione dell’intestino tenue che si collega all’ano. Una volta guarito, questa sezione dell’intestino tenue agisce come un nuovo retto che ti consente di defecare come faresti normalmente.
- Proctocolectomia e ileostomia: Se una tasca ileale non è un’opzione, il tuo team sanitario potrebbe consigliare un’ileostomia permanente (senza tasca ileale). Il tuo chirurgo rimuove il colon, il retto e l’ano. Crea un’apertura nella tua pancia che si collega a una tasca esterna al tuo corpo (stoma ileale) che raccoglie le feci. Svuoterai la sacca regolarmente.
Prevenzione
Come posso prevenire le riacutizzazioni della colite ulcerosa?
Puoi ridurre la probabilità di una riacutizzazione identificando ed evitando i tuoi fattori scatenanti. I suggerimenti per evitare i fattori scatenanti più comuni includono:
- Gestire lo stress: Dormire almeno sette ore a notte, fare regolarmente attività fisica e trovare modi sani per alleviare lo stress, come la meditazione.
- Evitare i FANS: Per alleviare il dolore o la febbre, usare paracetamolo (Tylenol®) al posto di FANS come Motrin® e Advil®. I FANS possono peggiorare i sintomi della colite ulcerosa.
- Evitare cibi che scatenano le riacutizzazioni: Nessun piano alimentare singolo previene le riacutizzazioni. I tuoi cibi scatenanti potrebbero essere diversi da quelli di qualcun altro. Tuttavia, molte persone trovano utile evitare latticini e cibi ricchi di fibre. Collabora con il tuo medico per sviluppare un piano alimentare personalizzato per evitare cibi scatenanti senza privarti di nutrienti essenziali.
È una buona idea annotare i tuoi fattori scatenanti in un diario che puoi condividere con il tuo medico. Insieme, potete lavorare su strategie per evitare cose che potrebbero causare una riacutizzazione.
Prospettive / Prognosi
Cosa posso aspettarmi se soffro di colite ulcerosa?
Alcune persone hanno una riacutizzazione e non ne hanno mai un’altra. Altri hanno sintomi cronici difficili da gestire. La maggior parte delle persone ha sintomi che vanno e vengono, con periodi di riacutizzazione e periodi più lunghi di remissione. In circa il 30% delle persone, i sintomi ulcerativi peggiorano e si verificano più spesso. Alla fine, avranno bisogno di un intervento chirurgico.
La maggior parte delle persone gestisce la CU evitando i fattori scatenanti e assumendo regolarmente farmaci per prevenire l’infiammazione. Avrai anche bisogno di visite frequenti dal medico per monitorare la tua salute. Ad esempio, a seconda del tuo rischio, potresti aver bisogno di colonscopie regolari per lo screening del cancro al colon. Il tuo medico può consigliarti.
La colite ulcerosa guarisce mai?
L’unica “cura” per la CU è l’intervento chirurgico per rimuovere il colon e il retto. Tuttavia, la maggior parte delle persone può gestire la CU con farmaci o interventi chirurgici. Con il trattamento della CU, l’obiettivo è raggiungere e mantenere la remissione. Il tuo medico può aiutarti a raggiungerla.
Vivere con
Quando dovrei contattare il mio medico per la mia colite ulcerosa?
Chiamare immediatamente il medico se si verificano i seguenti sintomi:
- Diarrea forte e persistente.
- Perdita di sangue dall’ano con coaguli di sangue nelle feci.
- Dolore costante e febbre alta.
Cosa dovrei chiedere al mio medico?
Le domande da porsi includono:
- In che modo il tipo di CU di cui soffro influenza la mia prognosi (esito)?
- Qual è il rischio di sviluppare complicazioni dovute alla CU?
- Quali trattamenti consigliate?
- Quali rischi o effetti collaterali posso aspettarmi dal trattamento?
- Come posso cambiare il mio stile di vita per prevenire le riacutizzazioni?
- Cosa posso fare a casa per gestire i sintomi di una riacutizzazione?
È essenziale collaborare strettamente con il tuo team sanitario se soffri di colite ulcerosa. Prendi i farmaci come prescritto, anche quando non hai sintomi. Saltare i farmaci può portare a riacutizzazioni e rendere la tua condizione più difficile da gestire. Assicurati di capire come il tuo rischio di complicazioni influisce sulle tue cure. Ad esempio, potresti aver bisogno di esami del sangue o colonscopie più frequenti rispetto a qualcuno senza CU. Chiedi in che modo il tuo piano di cura aumenterà le tue probabilità di rimanere in remissione promuovendo al contempo la tua salute generale.
In conclusione, la colite ulcerosa, con i suoi sintomi debilitanti che vanno dalla diarrea sanguinolenta al dolore addominale, richiede un approccio diagnostico accurato che include colonscopia e biopsie. Sebbene le cause precise rimangano ignote, fattori genetici, immunitari e ambientali sembrano giocare un ruolo chiave. Il trattamento, che varia a seconda della gravità, mira a controllare l’infiammazione e indurre la remissione, utilizzando farmaci come aminosalicilati, corticosteroidi e immunosoppressori. Un costante monitoraggio medico è essenziale per gestire la malattia e prevenire complicanze a lungo termine.
Potresti essere interessato:
5 miti a cui non dovresti credere sugli impianti cocleari
Esercizi per l’artrite per alleviare il dolore articolare
5 passaggi per aiutare a prevenire problemi digestivi con l’avanzare dell’età
5 modi per offrire supporto quando il tuo coniuge è depresso
6 motivi per cui i farmaci per la pressione sanguigna non funzionano
5 esercizi di rilassamento da provare
9 sintomi a cui tutti i sopravvissuti al cancro dovrebbero prestare attenzione
L’alcol può causare lo sviluppo di battiti cardiaci irregolari