I dispositivi di assistenza ventricolare (VAD) sono strumenti vitali che aiutano le persone con problemi cardiaci a mantenere una funzione cardiaca adeguata. Il loro scopo principale è quello di migliorare la qualità della vita dei pazienti e prolungare la loro sopravvivenza. Tuttavia, come con qualsiasi intervento medico, ci sono anche rischi associati all’uso di VAD, tra cui infezioni, coaguli di sangue e problemi con il dispositivo stesso. È importante che i pazienti e i loro familiari siano pienamente informati su questi rischi prima di prendere una decisione sull’utilizzo di un VAD.
Panoramica
 I dispositivi di assistenza ventricolare (VAD) sono pompe meccaniche che assumono il controllo della funzione cardiaca se si soffre di una malattia cardiaca o di un’altra malattia che influisce sulla capacità del cuore di pompare in modo efficace.
I dispositivi di assistenza ventricolare (VAD) sono pompe meccaniche che assumono il controllo della funzione cardiaca se si soffre di una malattia cardiaca o di un’altra malattia che influisce sulla capacità del cuore di pompare in modo efficace.
Cos’è un dispositivo di assistenza ventricolare (VAD)?
Un dispositivo di assistenza ventricolare (VAD) fa circolare il sangue da una camera del cuore (ventricolo) al resto del corpo.
Esistono molti tipi di VAD:
- Dispositivo di assistenza ventricolare sinistra (LVAD) è il più comune. Aiuta il lato sinistro del cuore a pompare il sangue ricco di ossigeno dal cuore al corpo.
- Dispositivo di assistenza ventricolare destra (RVAD) pompa il sangue povero di ossigeno dal lato destro del cuore ai polmoni.
- Dispositivo di assistenza biventricolare aiuta entrambi i lati del tuo cuore.
- VAD pediatrici sono dispositivi più piccoli che includono cannule e pompe più piccole. Possono essere personalizzati per adattarsi a persone che vanno dai neonati ai giovani adulti.
Perché potrei aver bisogno di un dispositivo di assistenza ventricolare?
Potresti aver bisogno di un VAD se soffri di insufficienza cardiaca avanzata e stai aspettando un trapianto o hai bisogno di un aiuto permanente affinché il tuo cuore possa far circolare abbastanza sangue nel tuo corpo.
I dispositivi di assistenza ventricolare possono aiutarti in molti modi:
- Un ponte verso la ripresa fornisce supporto cardiaco nel tempo mentre il cuore si riprende dall’essere troppo debole.
- Ponte al trapianto è per le persone che possono beneficiare di un trapianto di cuore. Il VAD può fornirti il supporto necessario mentre aspetti che si renda disponibile un cuore da donatore.
- Terapia di destinazione è rivolto alle persone che non hanno diritto a un trapianto di cuore e può fornire supporto cardiaco permanente che consentirà loro di vivere più a lungo e con una migliore qualità di vita.
Come funzionano i dispositivi di assistenza ventricolare?
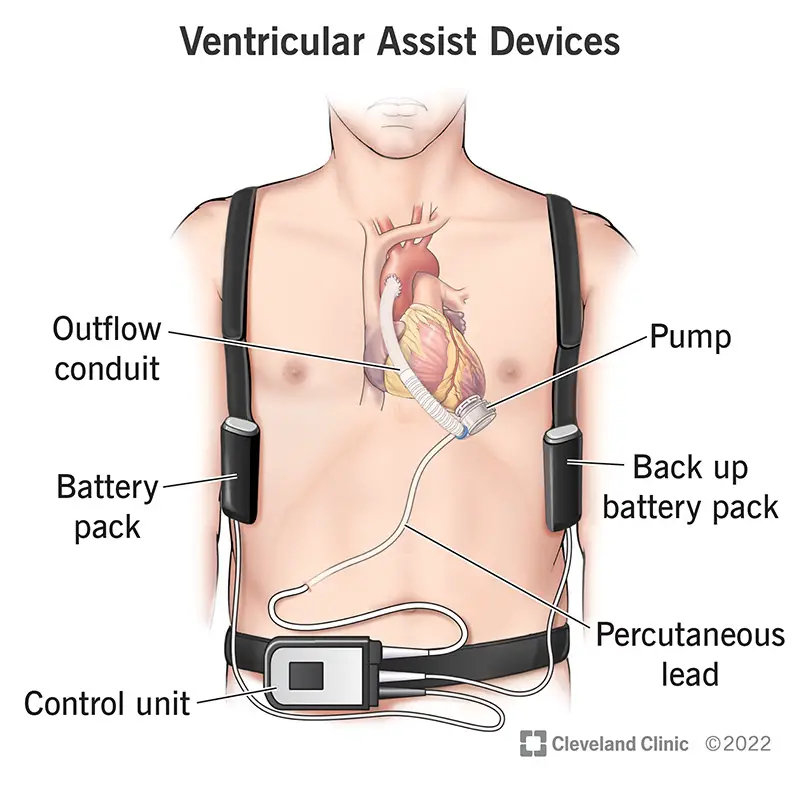
Il dispositivo ha diversi componenti. Alcuni sono impiantati e collegati al tuo cuore. Altri restano fuori dal tuo corpo.
- Cannula di afflusso è la parte del VAD che si collega alla punta del ventricolo. Permette al sangue di fluire dal cuore alla pompa meccanica.
- Pompa meccanica è il componente che assume il controllo dell’azione di pompaggio del tuo cuore.
- Cannula di deflusso è la parte del VAD che collega la pompa meccanica all’aorta (LVAD), all’arteria polmonare (RVAD) o ad entrambe (dispositivo di assistenza biventricolare).
- Trasmissione è un cavo sottile e robusto che va dal VAD attraverso la pelle fino al dispositivo di controllo esterno (controller).
- Controllore è un piccolo computer che consente a te e ai tuoi operatori sanitari di verificare il funzionamento del VAD.
- Pacco batteria esterno include la batteria principale che alimenta il dispositivo e una di backup. Il controller collega il VAD alla batteria.
Dettagli della procedura
Cosa succede prima dell’intervento implantare VAD?
Non tutti coloro che soffrono di insufficienza cardiaca grave hanno diritto a un dispositivo di assistenza ventricolare. Una volta che ti viene diagnosticata un’insufficienza cardiaca avanzata, hai valutazioni mediche e psicologiche complete. Ciò può includere la valutazione della funzione attuale del cuore e degli organi terminali. Gli operatori sanitari esaminano problemi di salute complessi come il cancro al seno, i problemi della prostata e le malattie infettive. Ulteriori test includono:
- Elettrocardiogramma.
- Ecocardiogramma.
- Scansione di tomografia computerizzata (CT).
- Test da sforzo.
- Cateterismi cardiaci sia destro che sinistro.
Le valutazioni includono anche discussioni sulla convivenza con un VAD nonché una formazione dettagliata sulle attività quotidiane di base della cura del VAD. Il tuo team di assistenza lavorerà anche con te per identificare le persone care o un sistema di supporto con cui potresti vivere vicino che sarà in grado di aiutarti, se necessario.
Cosa succede durante l’intervento chirurgico di impianto di un dispositivo di assistenza ventricolare?
Ecco cosa succede durante l’intervento di impianto VAD:
- Riceverai l’anestesia generale, che ti fa addormentare e blocca temporaneamente la sensibilità. Inoltre non avrai memoria della procedura. Un ventilatore si occuperà della respirazione per tutta la durata dell’intervento e inizialmente nel periodo postoperatorio nell’unità di terapia intensiva (ICU).
- Il chirurgo pratica un’incisione sulla linea mediana del torace attraverso lo sterno e apre la sacca (pericardio) attorno al cuore.
- Dopo aver somministrato l’eparina, i chirurghi ti posizionano sulla macchina per il bypass cardiopolmonare per mantenere il flusso del sangue attraverso il corpo e impedire al sangue di fluire attraverso il cuore durante l’operazione.
- Quindi tunnelano la trasmissione VAD attraverso la parete addominale.
- Il chirurgo quindi inserisce il VAD nelle aree appropriate del cuore. Per un LVAD, la cannula di afflusso si collega all’apice del ventricolo sinistro e l’innesto di efflusso si collega generalmente all’aorta, ma esistono molte configurazioni diverse.
- Una volta inserito, il chirurgo avvia il VAD che hai svezzato dalla macchina di bypass mentre accelera il VAD per supportare le tue esigenze circolatorie.
- Una volta che la funzione del VAD è stabile, il chirurgo inverte l’eparina con un farmaco chiamato protamina per aiutare il sangue a ricominciare a coagulare. Il chirurgo quindi ricompone lo sterno con fili metallici. Si chiudono gli strati più superficiali con suture riassorbibili e si applica una medicazione sterile.
Rischi/benefici
Quali sono i vantaggi dei dispositivi di assistenza ventricolare?
Molte persone notano:
- Miglioramento della respirazione e della funzionalità degli organi.
- Meno fatica.
- Più energia.
Quali rischi sono associati ai dispositivi di assistenza ventricolare?
Le potenziali complicanze associate all’impianto chirurgico di un VAD e all’uso permanente del VAD includono:
- Aritmie.
- Sanguinamento.
- Coaguli di sangue.
- Infezione.
- Malfunzionamento del dispositivo.
- Insufficienza cardiaca destra.
- Incidente cerebrovascolare.
Quali pazienti non sono idonei per i dispositivi di assistenza ventricolare?
I VAD non sono appropriati per alcune persone, anche se:
- Non sono in grado di svolgere attività continue di cura personale, come la manutenzione del VAD.
- Non tollera la terapia anticoagulante per tutta la vita (anticoagulanti).
- Hanno una grave disfunzione d’organo coesistente che rende l’intervento chirurgico ad alto rischio.
Recupero e prospettive
Come è il recupero da un intervento di impianto VAD?
Dopo l’intervento implantare, trascorrerai almeno alcuni giorni in terapia intensiva. Una volta che sarai abbastanza sano da non aver bisogno di cure di livello intensivo, verrai trasferito all’unità di riduzione cardiaca per il resto della tua degenza ospedaliera.
Durante il ricovero postoperatorio, gli operatori sanitari monitoreranno le funzioni dei tuoi organi, inclusi cuore, reni, cervello, polmoni e fegato. Lavorerai anche con terapisti fisici e occupazionali e altri specialisti mentre impari a convivere con il nuovo dispositivo. I tuoi fornitori ti prescriveranno un farmaco per fluidificare il sangue chiamato warfarin sodico (Coumadin®) da assumere per impedire la coagulazione del sangue all’interno del VAD.
Cos’altro succede prima di lasciare l’ospedale?
Un infermiere o un coordinatore VAD ti insegna come prenderti cura del tuo dispositivo di assistenza ventricolare. Ciò include come:
- Pulire l’attrezzatura e la trasmissione.
- Monitorare le incisioni, compreso il sito di uscita della linea di trasmissione, per assicurarsi che rimangano sane e guariscano bene.
- Cambia le batterie e scopri come risolvere i diversi allarmi che potresti riscontrare dal dispositivo.
- E chi contattare in caso di domande.
Ci saranno delle restrizioni dopo il recupero dall’intervento chirurgico?
Vivere con un VAD comporta alcune limitazioni, tra cui:
- Essere collegato ad una fonte di alimentazione tramite batterie o ad una presa a muro.
- Prenderai anticoagulanti e avrai bisogno di esami di laboratorio occasionali per monitorare l’effetto terapeutico di questo medicinale.
- Dovrai astenerti da attività che potrebbero rischiare di bagnare il dispositivo, incluso fare il bagno o nuotare. I tuoi fornitori ti insegneranno come fare la doccia in sicurezza con il dispositivo dopo averlo coperto adeguatamente.
- Non partecipare ad attività di contatto che potrebbero esporre al rischio di sanguinamento eccessivo in caso di infortunio.
Com’è la vita quotidiana con un dispositivo di assistenza ventricolare?
Vivere con un VAD può comportare responsabilità quali:
- Assunzione di farmaci: Oltre all’anticoagulante, potrebbe essere necessario assumere anche vari altri farmaci cardiovascolari che aiutano a controllare l’ipertensione e a prevenire ritmi anomali.
- Vivere uno stile di vita sano per il cuore: Adottare abitudini sane può aiutarti a sentirti al meglio e a ottenere il massimo dal tuo VAD. Questi includono smettere di fumare e usare prodotti del tabacco, seguire una dieta nutriente e svolgere un’attività fisica regolare.
- Andare in riabilitazione: Dopo aver ricevuto un VAD, ci vuole tempo per recuperare le forze. La riabilitazione cardiaca è un programma di esercizi sotto controllo medico che ti aiuta a tornare in sicurezza alle attività quotidiane e ti dà la forza e la sicurezza necessarie per fare bene quando sei a casa.
- Esecuzione della manutenzione VAD: È essenziale prendersi cura del proprio dispositivo di assistenza ventricolare. Il team VAD fornirà tutta la formazione necessaria e sarà disponibile 24 ore su 24 per aiutare a valutare eventuali problemi che potrebbero sorgere.
Essere sottoposto a un VAD può influire sulla mia salute mentale?
Alcune persone che utilizzano dispositivi di assistenza ventricolare sperimentano depressione e ansia. Non devi affrontare questi sentimenti da solo. Se stai lottando con questi problemi, è importante informare il tuo medico.
Quando chiamare il medico
Con quale frequenza dovrò consultare il mio medico dopo l’intervento di impianto VAD?
Vivere con un dispositivo di assistenza ventricolare richiede cure di follow-up per tutta la vita. Dopo la dimissione, visiterai regolarmente il tuo fornitore. Inizialmente queste visite saranno più frequenti. Man mano che continui a migliorare e inizi a diventare più indipendente, le tue visite diventeranno meno frequenti. Gli appuntamenti di follow-up consentono al tuo team di ottimizzare la tua assistenza prevenendo, esaminando e trattando le complicanze.
Queste visite possono includere:
- Monitoraggio e gestione della pressione sanguigna. È comune che chi soffre di VAD sviluppi la pressione alta.
- Controllare i farmaci, in particolare gli anticoagulanti, per assicurarsi che siano la dose corretta per le proprie esigenze.
- Download dei dati VAD per valutare eventuali allarmi o problemi con il funzionamento del VAD.
- Regolazione delle impostazioni del dispositivo di assistenza ventricolare, se necessario.
- Discutere i tuoi progressi con i cambiamenti dello stile di vita e fornire suggerimenti e raccomandazioni utili.
Quando dovrei contattare il mio medico in merito a potenziali complicazioni?
Contatta il tuo medico se hai domande o dubbi o se riscontri complicazioni, come:
- Dolore al petto.
- Tossendo sangue.
- Urina di colore scuro.
- Febbre o brividi.
- Dolori articolari.
- Arrossamento, dolorabilità o calore insolito vicino alle incisioni o al punto in cui la trasmissione esce dal corpo.
- Improvviso aumento di peso o gonfiore alle mani o ai piedi.
Dovresti anche contattare il tuo medico se noti problemi con il tuo VAD, come:
- Segni di danni al controller, alla trasmissione o al pacco batteria.
- Messaggi di errore sul controller o un allarme che suona e non sai come affrontarlo.
I dispositivi di assistenza ventricolare sono pompe meccaniche che assumono il controllo dell’azione di pompaggio del cuore. Sono per le persone i cui cuori sono troppo deboli per soddisfare i loro bisogni. Un VAD può apportare notevoli cambiamenti positivi alla tua vita, incluso un aumento della sopravvivenza e una migliore qualità della vita. Per ottenere i migliori risultati, è essenziale prendersi cura di se stessi e del dispositivo.
In conclusione, i dispositivi di assistenza ventricolare (VAD) sono strumenti importanti per aiutare i pazienti con insufficienza cardiaca grave. Il loro obiettivo principale è quello di migliorare la qualità della vita e prolungare la sopravvivenza dei pazienti. Tuttavia, è importante considerare i potenziali rischi associati all’uso di VAD, come le complicazioni chirurgiche, le infezioni e i problemi ematici. È fondamentale che i pazienti siano informati in modo adeguato sui rischi e sulle possibili complicanze prima di decidere di sottoporsi a tale intervento.
Potresti essere interessato:
5 miti a cui non dovresti credere sugli impianti cocleari
Esercizi per l’artrite per alleviare il dolore articolare
5 passaggi per aiutare a prevenire problemi digestivi con l’avanzare dell’età
5 modi per offrire supporto quando il tuo coniuge è depresso
6 motivi per cui i farmaci per la pressione sanguigna non funzionano
5 esercizi di rilassamento da provare
9 sintomi a cui tutti i sopravvissuti al cancro dovrebbero prestare attenzione
L’alcol può causare lo sviluppo di battiti cardiaci irregolari