I disturbi della coagulazione del sangue sono una condizione medica che può portare a gravi complicazioni se non trattata adeguatamente. Esistono diversi tipi di disturbi della coagulazione, ognuno con i propri segni e sintomi specifici. È importante riconoscere precocemente i segnali di un problema di coagulazione e cercare immediatamente assistenza medica. Il trattamento dei disturbi della coagulazione può variare a seconda della gravità della condizione e può includere terapie farmacologiche, trasfusioni di sangue o interventi chirurgici. È essenziale consultare un medico esperto per una corretta diagnosi e un trattamento appropriato.
Panoramica
Il dottor John Bartholomew parla del Fattore V Leiden, un disturbo della coagulazione del sangue.
Cos’è un disturbo della coagulazione del sangue?
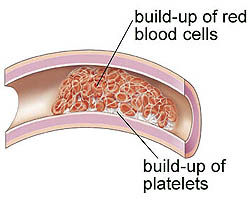
Un disturbo della coagulazione del sangue fa sì che il sangue si coaguli troppo facilmente. Questo è anche chiamato stato ipercoagulabile o trombofilia.
Quando ti fai male, il tuo corpo ferma l’emorragia formando un coagulo di sangue. I fattori della coagulazione (proteine) che il fegato fa aderire alle piastrine del sangue per formare un coagulo di sangue (coagulare). La normale coagulazione è importante per fermare l’emorragia di un taglio e avviare il processo di guarigione.
Tuttavia, una coagulazione eccessiva può causare problemi.
Un disturbo della coagulazione del sangue è pericoloso?
Sì, i disturbi della coagulazione del sangue possono essere pericolosi, soprattutto quando non si riceve un trattamento. Le persone con disturbi della coagulazione hanno un rischio maggiore di sviluppare un coagulo di sangue nei loro:
- Arterie (vasi sanguigni che trasportano il sangue lontano dal cuore).
- Vene (vasi sanguigni che trasportano il sangue al cuore).
Un altro nome per un coagulo all’interno di un vaso sanguigno è un trombo o un embolo.
I coaguli di sangue nelle vene possono viaggiare attraverso il flusso sanguigno e causare:
- Trombosi venosa profonda (un coagulo di sangue nelle vene del bacino, della gamba, del braccio, del fegato, dell’intestino o dei reni).
- Un embolo polmonare (coagulo di sangue nei polmoni).
I coaguli di sangue nelle arterie possono aumentare il rischio di:
- Colpo.
- Attacco di cuore.
- Forte dolore alle gambe.
- Difficoltà a camminare.
- Perdita di un braccio o di una gamba.
Un disturbo della coagulazione del sangue può causare un aborto spontaneo?
Sì, è possibile avere un aborto spontaneo se si soffre di un disturbo della coagulazione del sangue come la sindrome da anticorpi antifosfolipidi. Questo disturbo aumenta il rischio di coaguli di sangue, soprattutto se hai già avuto coaguli di sangue in precedenza. Un volume e una pressione sanguigna più elevati durante la gravidanza contribuiscono a rendere cinque volte più probabile che si sviluppi un coagulo di sangue, anche se non si soffre di un disturbo della coagulazione del sangue.
Quali sono i disturbi della coagulazione del sangue più comuni?
Mutazione del fattore V Leiden e del gene della protrombina (G20210A) sono i difetti genetici più comunemente identificati che aumentano il rischio di coagulazione del sangue.
Circa il 3%-8% delle persone con antenati europei hanno una copia della mutazione del fattore V Leiden. Solo 1 persona su 5.000 ha due copie della mutazione.
Circa 1 bianco su 50 in America e in Europa presenta la mutazione della protrombina.
Entrambe queste mutazioni sono meno comuni in altre popolazioni.
Sintomi e cause
Come fai a sapere se hai un disturbo della coagulazione del sangue?
I sintomi del disturbo della coagulazione del sangue possono variare a seconda della zona del corpo in cui si trova un coagulo di sangue.
I sintomi possono includere:
- Gonfiore, dolorabilità e dolore alla gamba possono significare che hai una trombosi venosa profonda.
- Il dolore al petto con mancanza di respiro può significare una possibile embolia polmonare.
- Attacco di cuore.
- Colpo.
Cosa causa un disturbo della coagulazione del sangue?
Gli stati di ipercoagulabilità sono solitamente condizioni genetiche (ereditate dai genitori) o acquisite.
La forma genetica di questo disturbo significa che si nasce con la tendenza a formare coaguli di sangue.
Le condizioni acquisite sono solitamente il risultato di un intervento chirurgico, di un trauma, di farmaci o di una condizione medica che aumenta il rischio di formazione di coaguli.
Le condizioni di ipercoagulabilità ereditaria includono:
- Fattore V Leiden (il più comune).
- Mutazione del gene della protrombina (G20210A).
- Carenze di proteine naturali che impediscono la coagulazione (come antitrombina, proteina C e proteina S).
- Livelli elevati di fibrinogeno o fibrinogeno disfunzionale.
- Livelli elevati di fattore VIII e altri fattori inclusi i fattori IX e XI.
- Sistema fibrinolitico anormale.
I disturbi acquisiti della coagulazione del sangue includono:
- Sindrome da antifosfolipidi (APS).
- Coagulazione intravascolare disseminata (DIC).
Le cause dei disturbi acquisiti della coagulazione del sangue includono:
- Cancro (una delle cause più comuni).
- Alcuni farmaci che curano il cancro.
- Trauma recente o intervento chirurgico.
- Posizionamento del catetere venoso centrale.
- Obesità.
- Gravidanza.
- Uso supplementare di estrogeni, comprese le pillole contraccettive orali (pillola anticoncezionale).
- Terapia ormonale sostitutiva.
- Non muovere il corpo per molto tempo a causa del riposo a letto o dei lunghi viaggi in aereo.
- Attacco cardiaco, insufficienza cardiaca congestizia, ictus e altre malattie che portano a una diminuzione dell’attività.
- Trombocitopenia indotta da eparina (diminuzione delle piastrine nel sangue a causa di eparina o preparati di eparina a basso peso molecolare).
- Disturbi autoimmuni.
- Sindrome da anticorpi antifosfolipidi.
- Anamnesi precedente di trombosi venosa profonda o embolia polmonare.
- Disturbi mieloproliferativi come la policitemia vera o la trombocitosi essenziale.
- Emoglobinuria parossistica notturna.
- Sindrome infiammatoria dell’intestino.
- Non avere abbastanza folato o altre vitamine del gruppo B.
- HIV, sepsi o altre infezioni.
- Sindrome nefrosica (troppe proteine nella pipì).
Diagnosi e test
Come viene diagnosticato un disturbo della coagulazione del sangue?
Alcune condizioni aumentano il rischio di sviluppare coaguli di sangue. Tuttavia, ciò non significa che tu abbia uno stato genetico di ipercoagulabilità. Ecco perché il tuo medico farà un’attenta valutazione della tua storia medica personale e familiare.
Potresti essere un candidato per lo screening per i disturbi della coagulazione se hai:
- Una storia familiare di coagulazione del sangue anormale.
- Coagulazione anormale del sangue in giovane età (meno di 50 anni).
- Trombosi in sedi insolite, come vene delle braccia, fegato, intestino, reni o cervello.
- Coaguli di sangue che si verificano senza una causa chiara.
- Coaguli di sangue che continuano a ripresentarsi.
- Una storia di aborti frequenti.
- Ictus in giovane età.
Quali esami verranno eseguiti per diagnosticare un disturbo della coagulazione del sangue?
Gli esami del sangue possono aiutare il tuo medico a valutare la tua condizione.
I test per i disturbi della coagulazione del sangue includono:
- PT-INR: Il test del tempo di protrombina (PT) aiuta il tuo medico a monitorare le tue condizioni se stai assumendo warfarin. I risultati aiuteranno il tuo medico a capire quanto velocemente il tuo sangue si sta coagulando e se hai bisogno di una dose diversa.
- Tempo di tromboplastina parziale attivata (aPTT): Misura il tempo impiegato dal sangue per coagularsi. Il tuo fornitore utilizza questo test per monitorare le tue condizioni se stai assumendo eparina.
- Test del fibrinogeno.
- Emocromo completo (CBC).
Alcuni test aiutano a rilevare condizioni che possono essere associate a stati di ipercoagulabilità.
I test utilizzati per diagnosticare i disturbi ereditari della coagulazione includono:
- Test genetici, tra cui il fattore V Leiden, la resistenza alla proteina C attivata e la mutazione del gene della protrombina (G20210A).
- Attività antitrombinica.
- Attività della proteina C.
- Attività della proteina S.
- Test dell’omocisteina.
Altri test che aiutano a diagnosticare i disturbi acquisiti della coagulazione includono test per:
- Cose che fanno parte della sindrome da anticorpi antifosfolipidi.
- Anticorpi contro l’eparina (nelle persone che sviluppano una bassa conta piastrinica durante l’esposizione all’eparina).
I test possono aiutare:
- Identifica se sei a rischio di ulteriore coagulazione.
- Determinare il giusto corso e la durata del trattamento per prevenire futuri coaguli.
- Identificare i parenti che al momento non presentano sintomi ma che potrebbero essere a rischio.
I test dovrebbero essere eseguiti da un laboratorio specializzato in coagulazione. Dovrebbero interpretarli un patologo o un medico esperto in coagulazione, medicina vascolare o ematologia.
Idealmente, i test dovrebbero essere eseguiti quando non si verifica un evento acuto di coagulazione.
Gestione e trattamento
Come viene trattato un disturbo della coagulazione del sangue?
Nella maggior parte dei casi, il trattamento dei disturbi della coagulazione del sangue è necessario solo quando si sviluppa un coagulo di sangue in una vena o in un’arteria. Gli anticoagulanti riducono la capacità del sangue di coagulare e prevengono la formazione di ulteriori coaguli.
I farmaci anticoagulanti includono:
- Aspirina.
- Warfarin (Coumadin® o Jantoven®), una compressa da ingoiare.
- Eparina, un farmaco liquido che si assume attraverso una flebo in vena o tramite un’iniezione in ospedale.
- Eparina a basso peso molecolare, un’iniezione da farsi una o due volte al giorno. Puoi portarlo a casa.
- Fondaparinux, un’iniezione.
- Anticoagulanti orali diretti (compresse) come rivaroxaban, apixaban o dabigatran.
Il tuo medico ti parlerà dei benefici e dei rischi di questi farmaci. Queste informazioni, insieme alla diagnosi, aiuteranno a determinare il tipo di farmaco anticoagulante che assumerai, per quanto tempo dovrai assumerlo e il tipo di monitoraggio di follow-up di cui avrai bisogno.
Come con qualsiasi farmaco, è importante sapere come e quando assumere l’anticoagulante secondo le linee guida del medico e sottoporsi a frequenti esami del sangue. Non dovresti assumere warfarin se sei incinta o stai pianificando una gravidanza. In tal caso, chiedi al tuo medico di passare a un diverso tipo di farmaco anticoagulante, soprattutto durante il primo trimestre e prima del parto.
Cosa non posso mangiare se ho un disturbo della coagulazione del sangue?
Chiedi al tuo medico informazioni sulle linee guida dietetiche specifiche che dovrai seguire durante l’assunzione di warfarin. Alcuni alimenti, come quelli ricchi di vitamina K, possono cambiare il modo in cui funziona il farmaco. Questi includono:
- Cavoletti di Bruxelles.
- Spinaci.
- Broccoli.
Complicanze/effetti collaterali del trattamento
Gli effetti collaterali degli anticoagulanti possono includere:
- Brutti mal di testa.
- Vertigini.
- Forte sanguinamento.
Come mi prendo cura di me stesso?
Se stai assumendo warfarin:
- Dovresti ordinare e indossare un braccialetto di identificazione medica in modo da poter ricevere cure mediche adeguate in caso di situazione di emergenza.
- Alcuni farmaci acquistati senza prescrizione medica influenzano il funzionamento degli anticoagulanti. Non assumere altri farmaci senza prima parlare con il tuo fornitore.
- Avrai bisogno di frequenti esami del sangue per valutare l’efficacia del warfarin. In base ai risultati del test, potrebbe essere necessario assumere una dose diversa.
Prevenzione
Come posso prevenire un disturbo della coagulazione del sangue?
Se sei nato con una forma ereditaria di disturbo della coagulazione del sangue, non puoi prevenirlo. Tuttavia, ciò non significa che ti verrà un coagulo di sangue.
I possibili modi per prevenire un disturbo acquisito della coagulazione del sangue includono:
- Trovare alternative non estrogeniche alla pillola anticoncezionale o alla terapia ormonale sostitutiva.
- Mantenere un peso sano.
- Assicurati di assumere le vitamine di cui hai bisogno.
- Alzarsi e camminare, soprattutto durante i voli lunghi e dopo un intervento chirurgico.
Prospettive/prognosi
Cosa posso aspettarmi se ho un disturbo della coagulazione del sangue?
È possibile gestire i disturbi della coagulazione del sangue assumendo medicinali e recandosi agli appuntamenti di follow-up con il proprio medico. Se stai pianificando un intervento chirurgico o una gravidanza, parla con il tuo fornitore di come rimanere al sicuro durante questi periodi.
Quanto durano i disturbi della coagulazione del sangue?
Se hai ereditato il disturbo della coagulazione del sangue dai tuoi genitori, lo avrai per il resto della tua vita. Anche se ciò non significa che avrai un coagulo di sangue, potrebbero esserci momenti nella tua vita in cui un ulteriore fattore di rischio aumenta il rischio che già corri.
Molti disturbi acquisiti della coagulazione scompaiono quando scompare la situazione che li ha provocati. Ad esempio, quando ti alzi e ti muovi di nuovo dopo un lungo viaggio in aereo, il rischio di coaguli diminuisce.
Vivere con
Quando dovrei consultare il mio medico?
Se stai assumendo warfarin, potresti sanguinare o avere lividi più facilmente quando sei ferito. Chiama il tuo medico se riscontri sanguinamenti o lividi abbondanti o insoliti.
Contatta il tuo fornitore se pensi di avere una trombosi venosa profonda.
Quando dovrei andare al pronto soccorso?
Chiama il 911 se pensi di avere un’embolia polmonare perché hai dolore al petto e difficoltà a respirare. Infarto e ictus sono altre condizioni mediche che necessitano di un trattamento di emergenza.
Quali domande dovrei porre al mio medico?
- Che tipo di disturbo della coagulazione del sangue ho?
- Qual è il trattamento migliore per me?
- Esiste un gruppo di supporto dove posso parlare con altre persone che soffrono di questa condizione?
Se soffri di un disturbo della coagulazione del sangue, assicurati di rimanere in contatto con il tuo medico. Prendi qualsiasi medicinale ti prescrivano e continua a recarti agli appuntamenti di follow-up. Fai loro sapere se stai pianificando una gravidanza o un intervento chirurgico. E chiedi prima di prendere qualsiasi medicinale che acquisti senza prescrizione medica. Il tuo fornitore è dalla tua parte e vuole aiutarti, quindi non aver paura di fare domande sulla tua condizione.
In conclusione, i disturbi della coagulazione del sangue possono essere di diversi tipi, con sintomi che vanno dal sanguinamento eccessivo alla formazione di coaguli. È importante riconoscere tempestivamente tali segni e sottoporsi a trattamenti appropriati, che possono includere terapie farmacologiche o interventi chirurgici. La diagnosi precoce e il monitoraggio costante sono fondamentali per prevenire complicazioni gravi. È importante quindi consultare sempre un medico in caso di sospetti problemi di coagulazione del sangue.
Potresti essere interessato:
5 miti a cui non dovresti credere sugli impianti cocleari
Esercizi per l’artrite per alleviare il dolore articolare
5 passaggi per aiutare a prevenire problemi digestivi con l’avanzare dell’età
5 modi per offrire supporto quando il tuo coniuge è depresso
6 motivi per cui i farmaci per la pressione sanguigna non funzionano
5 esercizi di rilassamento da provare
9 sintomi a cui tutti i sopravvissuti al cancro dovrebbero prestare attenzione
L’alcol può causare lo sviluppo di battiti cardiaci irregolari