Il feocromocitoma, un tumore raro che colpisce le ghiandole surrenali, può avere un impatto significativo sulla salute a causa del suo eccesso di ormoni. Comprendere le cause, riconoscere i sintomi e conoscere le opzioni di trattamento sono fondamentali per una gestione efficace. Questo articolo esplorerà in dettaglio la natura del feocromocitoma, fornendo informazioni essenziali per pazienti e familiari.
Un feocromocitoma è un tumore raro ma curabile che si forma al centro della ghiandola surrenale. Nella maggior parte dei casi, il tumore è benigno, ma può essere maligno (cancro). I sintomi includono pressione alta e mal di testa, anche se potresti non avere alcun sintomo.
Panoramica
Che cos’è il feocromocitoma?
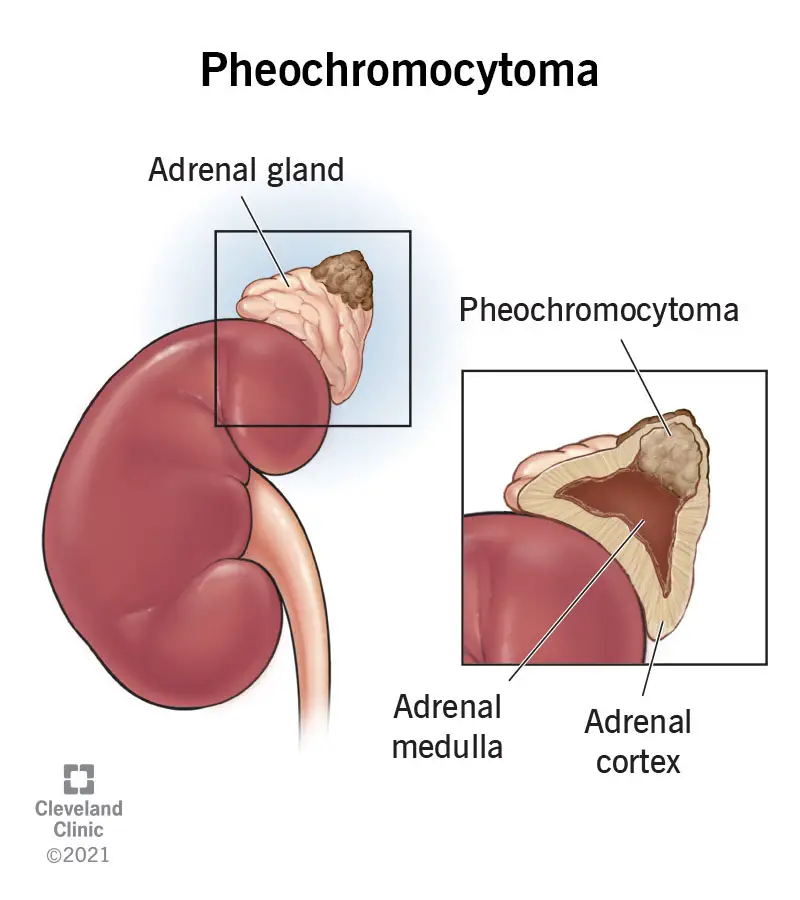
Un feocromocitoma (pronunciato FEE-oh-KROH-moh-sy-TOH-muh) è un tumore raro che si forma al centro di una o entrambe le ghiandole surrenali (midollo surrenale). Il tumore è costituito da un certo tipo di cellula chiamata cellula cromaffine, che produce e rilascia gli ormoni che causano la risposta “combatti o fuggi”.
Di solito, il feocromocitoma colpisce solo una ghiandola surrenale, ma può colpire entrambe le ghiandole. A volte c’è più di un tumore in una ghiandola surrenale.
La maggior parte dei feocromocitomi sono benigni (non cancerosi). Circa il 10-15% dei feocromocitomi può essere maligno (canceroso). Non esiste un sistema di stadiazione standard per il feocromocitoma se è canceroso. Invece, è descritto come segue:
- Feocromocitoma localizzato: Il tumore è presente solo in una o entrambe le ghiandole surrenali.
- Feocromocitoma regionale: Il cancro si è diffuso ai linfonodi o ad altri tessuti vicini alle ghiandole surrenali.
- Feocromocitoma metastatico: Il cancro si è diffuso ad altre parti del corpo, come il fegato, i polmoni, le ossa o i linfonodi distanti.
- Feocromocitoma ricorrente: Il cancro è recidivato (tornato) dopo essere stato trattato. Potrebbe ripresentarsi nello stesso punto o in un’altra parte del corpo.
Cosa sono le ghiandole surrenali?
Hai due ghiandole surrenali, una sopra ogni rene nella parte posteriore dell’addome superiore. Fanno parte del tuo sistema endocrino. Ogni ghiandola surrenale ha due parti. Lo strato esterno della tua ghiandola surrenale è chiamato corteccia surrenale. Il centro della tua ghiandola surrenale è chiamato midollo surrenale.
Le midollari surrenali producono ormoni chiamati catecolamine che aiutano a regolare le seguenti importanti funzioni e aspetti corporei:
- Frequenza cardiaca.
- Pressione sanguigna.
- Glicemia (zucchero nel sangue).
- Il modo in cui il tuo corpo risponde allo stress (la risposta “combatti o fuggi”).
Le catecolamine primarie includono:
- Dopamina.
- Epinefrina (adrenalina).
- Noradrenalina (Noradrenalina).
Talvolta il feocromocitoma può rilasciare nel sangue una quantità maggiore di adrenalina e noradrenalina, provocando determinati sintomi.
Qual è la differenza tra feocromocitoma e paraganglioma?
Il feocromocitoma e il paraganglioma sono entrambi tumori rari che provengono dallo stesso tipo di cellule, note come cellule cromaffini.
Il feocromocitoma è un tumore che si forma al centro della ghiandola surrenale (midollare del surrene), mentre i paragangliomi si formano all’esterno della ghiandola surrenale.
Chi viene colpito dal feocromocitoma?
Chiunque a qualsiasi età può contrarre un feocromocitoma, ma si verifica più spesso in persone tra i 30 e i 50 anni di età. Circa il 10% dei casi si verifica nei bambini.
Quanto sono comuni i feocromocitomi?
I feocromocitomi sono tumori rari. Il numero reale di casi di feocromocitoma è sconosciuto poiché molte persone con feocromocitomi non hanno sintomi e non vengono diagnosticati. Meno dell’1% delle persone che hanno la pressione alta ha un feocromocitoma.
Sintomi e cause
Quali sono i sintomi del feocromocitoma?
I segni e i sintomi del feocromocitoma si verificano quando il tumore rilascia troppa adrenalina (epinefrina) o noradrenalina (norepinefrina) nel sangue. Tuttavia, alcuni tumori del feocromocitoma non producono adrenalina o noradrenalina in eccesso e non causano sintomi (sono asintomatici).
I sintomi comuni del feocromocitoma includono:
- Pressione alta (ipertensione).
- Mal di testa.
- Sudorazione eccessiva senza motivo noto.
- Un battito cardiaco martellante, veloce o irregolare.
- Mi sento tremare.
I sintomi meno comuni del feocromocitoma includono:
- Dolore al petto e/o all’addome.
- Essendo molto più pallido del solito.
- Nausea e/o vomito.
- Diarrea.
- Stipsi.
- Calo estremo della pressione sanguigna quando ci si alza improvvisamente (ipotensione ortostatica).
- Perdita di peso inspiegabile.
Si possono manifestare segni e sintomi di feocromocitoma dopo determinati eventi, tra cui:
- Attività fisica intensa.
- Una lesione fisica o uno stress emotivo intenso.
- Parto.
- Andare sotto anestesia.
- Chirurgia.
- Mangiare cibi ricchi di tiramina, come vino rosso, cioccolato e formaggio.
I sintomi del feocromocitoma possono andare e venire?
Una persona affetta da feocromocitoma potrebbe aver sofferto di pressione alta (il sintomo più comune del feocromocitoma) oppure la pressione potrebbe essere altalenante.
Le persone con feocromocitomi possono anche avere “attacchi” parossistici, che sono episodi cronici di pressione alta che spesso portano a mal di testa, battiti cardiaci irregolari (palpitazioni) e sudorazione eccessiva (diaforesi). Questi episodi possono verificarsi da diverse volte al giorno a un paio di volte al mese.
Quali sono le cause del feocromocitoma?
Nella maggior parte dei casi di feocromocitoma, la causa esatta è sconosciuta e il problema si verifica in modo casuale.
Circa il 25-35% delle persone affette da feocromocitoma presentano una patologia ereditaria (trasmessa in famiglia) collegata al feocromocitoma, tra cui:
- Sindrome da neoplasia endocrina multipla di tipo 2, tipo A e B (MEN2A e MEN2B).
- Malattia di Von Hippel-Lindau (VHL).
- Neurofibromatosi di tipo 1 (NF1).
- Sindrome del paraganglioma ereditario.
- diade Carney-Stratakis [paraganglioma and gastrointestinal stromal tumor (GIST)].
- Triade di Carney (paraganglioma, GIST e condroma polmonare).
I feocromocitomi possono anche essere causati da mutazioni (cambiamenti) di uno di almeno 10 geni diversi.
Diagnosi e test
Come viene diagnosticato il feocromocitoma?
Poiché il feocromocitoma è un tumore raro e talvolta asintomatico, può essere difficile da diagnosticare. Gli operatori sanitari a volte trovano i feocromocitomi quando un test o una procedura vengono eseguiti per un altro motivo.
Un operatore sanitario può sospettare una diagnosi di feocromocitoma dopo aver esaminato i seguenti fattori:
- Un’anamnesi medica dettagliata, compresi i precedenti casi di feocromocitoma nella famiglia.
- Una valutazione fisica e medica approfondita.
- Alcune caratteristiche sintomatiche, come attacchi parossistici e pressione alta, non rispondono ai trattamenti standard.
Quali test vengono utilizzati per diagnosticare il feocromocitoma?
Il medico curante può utilizzare i seguenti test e procedure per diagnosticare il feocromocitoma:
- Esame delle urine delle 24 ore: Questo tipo di esame delle urine (pipì) prevede la raccolta delle urine per 24 ore per misurare il livello di catecolamine (ormoni surrenali) nelle urine. Vengono misurate anche le sostanze che derivano dalla scomposizione di questi ormoni. Quantità superiori alla norma di alcune catecolamine nelle urine possono essere un segno di feocromocitoma.
- Esami delle catecolamine nel sangue: Questi test misurano il livello di catecolamine nel sangue. Vengono misurate anche le sostanze che derivano dalla scomposizione di questi ormoni. Livelli di alcune catecolamine nel sangue superiori alla norma possono essere un segno di feocromocitoma.
- TC (tomografia computerizzata): Una TAC è una procedura di imaging che acquisisce una serie di immagini radiografiche da diverse angolazioni per fornire immagini dettagliate delle aree all’interno del corpo. Il tuo medico potrebbe consigliarti una TAC in modo da poter esaminare le tue ghiandole surrenali.
- RM (risonanza magnetica): Una risonanza magnetica è una procedura di imaging che utilizza un magnete, onde radio e un computer per creare una serie di immagini dettagliate di aree all’interno del corpo. Il tuo medico potrebbe consigliarti una risonanza magnetica in modo da poter esaminare le tue ghiandole surrenali.
Dopo che il medico avrà diagnosticato il feocromocitoma, probabilmente eseguirà ulteriori esami per verificare se il tumore è benigno o maligno e se si è diffuso in altre parti del corpo.
Esiste un test genetico per il feocromocitoma?
Se ti è stato diagnosticato un feocromocitoma, il tuo medico potrebbe consigliarti una consulenza genetica per scoprire il tuo rischio di sviluppare una sindrome ereditaria e altri tumori correlati.
Il tuo medico potrebbe consigliarti di sottoporti a un test genetico se ti trovi in una delle seguenti situazioni:
- Hai una storia personale o familiare di tratti associati alla sindrome ereditaria del feocromocitoma o del paraganglioma.
- Hai tumori in entrambe le ghiandole surrenali.
- Hai più di un tumore in una ghiandola surrenale.
- Si manifestano segni o sintomi di livelli di catecolamine nel sangue superiori alla norma.
- Ti è stato diagnosticato un feocromocitoma prima dei 40 anni.
Se il tuo consulente genetista rileva determinate alterazioni genetiche nei risultati dei test, probabilmente consiglierà di sottoporre a test anche i tuoi familiari a rischio, ma che non presentano segni o sintomi.
Gestione e trattamento
Come si cura il feocromocitoma?
Quando possibile, la migliore opzione terapeutica è l’intervento chirurgico.
Le opzioni terapeutiche per il feocromocitoma dipendono da diversi fattori, tra cui:
- Le dimensioni del tumore.
- Se il tumore è benigno (non canceroso) o maligno (cancro).
- Se si presentano sintomi di catecolamine superiori alla norma.
- Se il tumore è concentrato in una sola area o si è diffuso in altre parti del corpo (metastatizzato).
- Se il tumore è stato diagnosticato per la prima volta o è ricomparso (recidiva).
Se hai un feocromocitoma che causa sintomi dovuti a un eccesso di ormoni surrenali, il tuo medico probabilmente ti consiglierà dei farmaci per gestire i sintomi. I farmaci possono includere:
- Farmaci che mantengono la pressione sanguigna normale, come gli alfa-bloccanti.
- Farmaci che mantengono normale la frequenza cardiaca, come i betabloccanti.
- Farmaco che blocca l’effetto degli ormoni in eccesso rilasciati dalle ghiandole surrenali.
Le opzioni terapeutiche per il feocromocitoma includono:
- Chirurgia.
- Radioterapia.
- Chemioterapia.
- Terapia di ablazione.
- Terapia di embolizzazione.
- Terapia mirata.
Insieme, tu e il tuo team sanitario stabilirete il piano di trattamento più adatto a te e alla tua situazione.
Chirurgia
La chirurgia è la principale forma di trattamento per il feocromocitoma. Circa il 90% dei feocromocitomi viene rimosso con successo tramite chirurgia.
Se hai un feocromocitoma, il tuo medico potrebbe consigliarti un tipo di intervento chirurgico chiamato surrenectomia per rimuovere una o entrambe le ghiandole surrenali. Durante l’intervento, il chirurgo controllerà il tessuto circostante e i linfonodi per vedere se il tumore si è diffuso. In tal caso, il chirurgo rimuoverà anche il tessuto/i interessato/i, se possibile.
Dopo l’operazione, il tuo medico controllerà i livelli di catecolamine nel sangue o nelle urine. Livelli normali di catecolamine sono un segno che tutte le cellule del feocromocitoma sono state rimosse.
Se il chirurgo rimuove entrambe le ghiandole surrenali, sarà necessaria una terapia ormonale per tutta la vita per sostituire gli ormoni prodotti dalle ghiandole surrenali.
Radioterapia
La radioterapia è un trattamento contro il cancro che concentra potenti fasci di energia per distruggere le cellule tumorali o impedirne la crescita, risparmiando il più possibile il tessuto sano circostante.
Esistono due tipi di radioterapia:
- Radioterapia esterna: Questa terapia utilizza un macchinario esterno al corpo per inviare radiazioni verso il cancro.
- Radioterapia interna: Questa terapia utilizza una sostanza radioattiva sigillata in aghi, semi, fili o cateteri che un operatore sanitario inserisce direttamente nel tumore o nelle sue vicinanze.
Il tipo di radioterapia che il tuo medico potrebbe consigliare dipende dal fatto che il tuo cancro sia localizzato, regionale, metastatico o ricorrente. I medici usano più spesso la radioterapia esterna e/o la terapia con 131I-MIBG per trattare il feocromocitoma maligno. 131I-MIBG è un’infusione di sostanza radioattiva che si raccoglie in certi tipi di cellule tumorali, uccidendole con le radiazioni che emette.
Chemioterapia
La chemioterapia è un trattamento contro il cancro che usa farmaci per fermare la crescita delle cellule cancerose uccidendole o impedendo loro di dividersi e moltiplicarsi. La chemioterapia viene solitamente somministrata per via endovenosa attraverso una vena (per via endovenosa). Di solito è un trattamento efficace, ma può causare effetti collaterali.
Terapia di ablazione
La terapia di ablazione è un’opzione di trattamento minimamente invasiva che utilizza temperature molto alte o molto basse per distruggere i tumori. Le terapie di ablazione che possono aiutare a uccidere le cellule cancerose e le cellule anomale includono:
- Ablazione a radiofrequenza: Questa terapia utilizza onde radio per riscaldare e distruggere le cellule cancerose e quelle anomale. Le onde radio viaggiano attraverso elettrodi (piccoli dispositivi che trasportano elettricità).
- Crioablazione: Questa terapia utilizza azoto liquido o anidride carbonica liquida per congelare e distruggere le cellule cancerose e quelle anomale.
Terapia di embolizzazione
La terapia di embolizzazione è un trattamento per il feocromocitoma che blocca l’arteria che porta alla ghiandola surrenale. Bloccare il flusso sanguigno alle ghiandole surrenali aiuta a uccidere le cellule cancerose che vi crescono.
Terapia mirata
La terapia mirata è un’opzione di trattamento che utilizza farmaci o altre sostanze per attaccare specifiche cellule cancerose senza danneggiare le cellule sane. Gli operatori sanitari utilizzano terapie mirate per trattare il feocromocitoma metastatico e ricorrente.
I ricercatori stanno attualmente studiando il sunitinib, un tipo di inibitore della tirosina chinasi, per il trattamento del feocromocitoma metastatico. La terapia con inibitori della tirosina chinasi è un tipo di terapia mirata che impedisce ai tumori di crescere.
Prevenzione
Posso prevenire il feocromocitoma?
Sfortunatamente, non è possibile prevenire lo sviluppo di un feocromocitoma. Tuttavia, se si è a rischio di sviluppare un feocromocitoma a causa di alcune sindromi e geni ereditari, la consulenza genetica può aiutare a individuare il feocromocitoma e potenzialmente a individuarlo nelle sue fasi iniziali.
Rivolgiti al tuo medico se hai parenti di primo grado (fratelli e genitori) a cui è stato diagnosticato un feocromocitoma e/o una qualsiasi delle seguenti condizioni genetiche:
- Sindrome da neoplasia endocrina multipla di tipo 2.
- Malattia di Von Hippel-Lindau (VHL).
- Neurofibromatosi di tipo 1 (NF1).
- Sindrome del paraganglioma ereditario.
- Diade Carney-Stratakis.
- Triade di Carney.
Prospettive / Prognosi
Qual è la prognosi (prospettive) del feocromocitoma?
La prognosi (prospettive) per il feocromocitoma è solitamente buona se viene trattato. Circa il 90% dei feocromocitomi viene rimosso con successo tramite intervento chirurgico.
Se i feocromocitomi non vengono curati, possono potenzialmente causare gravi complicazioni potenzialmente letali, tra cui:
- Malattia del muscolo cardiaco (cardiomiopatia).
- Infiammazione del muscolo cardiaco (miocardite).
- Emorragia cerebrale incontrollata.
- Accumulo di liquidi nei polmoni (edema polmonare).
Alcune persone affette da feocromocitoma potrebbero anche essere a rischio di sviluppare un ictus o un infarto (infarto del miocardio).
Vivere con
Quando dovrei consultare il mio medico?
Se ti è stato diagnosticato un feocromocitoma e manifesti sintomi preoccupanti, contatta il tuo medico.
Se stai riscontrando sintomi di feocromocitoma, come pressione alta e mal di testa, parlane con il tuo medico. Anche se il feocromocitoma è raro e la probabilità di averlo è bassa, è importante curare la pressione alta.
Se hai scoperto di recente che uno dei tuoi parenti di primo grado (fratelli e genitori) ha una sindrome genetica, come la sindrome da neoplasia endocrina multipla di tipo 2 o la malattia di von Hippel-Lindau (VHL), ciò ti espone a un rischio maggiore di sviluppare il feocromocitoma. Dovresti contattare il tuo medico per i test genetici.
Quali domande dovrei porre al mio medico?
Se ti è stato diagnosticato un feocromocitoma, potrebbe essere utile porre al tuo medico le seguenti domande:
- Cosa ha causato il mio feocromocitoma?
- I miei figli e/o parenti potrebbero sviluppare un feocromocitoma?
- Quali sono le mie opzioni terapeutiche?
- Quali sono gli effetti collaterali delle diverse terapie?
- Come posso gestire i miei sintomi?
Il feocromocitoma è un tumore raro. La buona notizia è che spesso è benigno e curabile. Mentre la maggior parte dei casi di feocromocitoma ha una causa sconosciuta, esiste un collegamento significativo con alcune condizioni ereditarie. Se a te o a uno dei tuoi parenti di primo grado è stato diagnosticato un feocromocitoma, è importante sottoporsi a test genetici per assicurarti di non avere una condizione genetica che potrebbe potenzialmente causare altri problemi medici. Se hai domande sul tuo rischio di sviluppare un feocromocitoma, parlane con il tuo medico. È lì per aiutarti.
In conclusione, il feocromocitoma, sebbene raro, richiede un alto livello di sospetto clinico per la diagnosi. La sua sintomatologia aspecifica può mimare altre patologie, rendendo fondamentale un’accurata anamnesi ed esami mirati. La diagnosi precoce è essenziale per un trattamento tempestivo, che consiste principalmente nell’intervento chirurgico per la rimozione del tumore. Grazie ai progressi medici, la prognosi per i pazienti con feocromocitoma è generalmente favorevole, soprattutto se diagnosticato e trattato in modo appropriato.
Potresti essere interessato:
5 miti a cui non dovresti credere sugli impianti cocleari
Esercizi per l’artrite per alleviare il dolore articolare
5 passaggi per aiutare a prevenire problemi digestivi con l’avanzare dell’età
5 modi per offrire supporto quando il tuo coniuge è depresso
6 motivi per cui i farmaci per la pressione sanguigna non funzionano
5 esercizi di rilassamento da provare
9 sintomi a cui tutti i sopravvissuti al cancro dovrebbero prestare attenzione
L’alcol può causare lo sviluppo di battiti cardiaci irregolari