La pericardiocentesi è un procedura medica utilizzata per drenare il liquido accumulato intorno al cuore, noto come pericardio. Questo liquido in eccesso può causare gravi complicazioni e mettere a rischio la vita del paziente. Durante la procedura, un ago viene inserito nel pericardio per drenare il liquido in eccesso e alleviare la pressione sul cuore. Il recupero dopo una pericardiocentesi dipende dalla gravità della condizione del paziente, ma può richiedere solo pochi giorni di riposo. È importante consultare un medico per un trattamento tempestivo e appropriato.
Panoramica
Cos’è una pericardiocentesi?
La pericardiocentesi (pronunciata “pair-ick-arr-dee-oh-sen-TEE-sis”) è una procedura che drena il liquido extra dal cuore. Spesso è un trattamento per una condizione pericolosa per la vita che può fermare il tuo cuore.
Questa procedura prevede l’inserimento di un ago nel torace finché la punta dell’ago non si trova all’interno del pericardio (la sacca che circonda il cuore). Una volta lì, gli operatori possono utilizzare l’ago per drenare direttamente il fluido o posizionare un drenaggio in grado di rimuovere il fluido lentamente nel tempo.
Una procedura di pericardiocentesi tratta l’effusione pericardica o l’eccesso di liquido nel pericardio. (Una piccola quantità di liquido è normale.) Il pericardio mantiene il cuore in posizione e lo protegge dai movimenti esterni.
I versamenti pericardici possono portare al tamponamento cardiaco. Si tratta di un’emergenza medica perché può far fermare il cuore, il che può essere mortale in pochi minuti o ore.
Un fornitore può utilizzare la pericardiocentesi come trattamento di emergenza o non di emergenza. In emergenza, la pericardiocentesi tratta il tamponamento cardiaco o i versamenti pericardici gravi che causeranno il tamponamento cardiaco. Nelle situazioni non di emergenza, i fornitori spesso lo utilizzano come test diagnostico per determinare cosa sta causando l’accumulo di liquidi in eccesso.
Chi ha bisogno di questo trattamento?
Le persone con troppo liquido nel pericardio potrebbero aver bisogno di una pericardiocentesi. Le cause comuni di ciò includono:
- Cancro avanzato.
- Attacco di cuore (soprattutto se la parete cardiaca si rompe).
- Tubercolosi (più comune nei paesi in via di sviluppo).
- Infiammazione o infezione del pericardio. Ciò include infezioni batteriche e virali, anche dopo l’infezione da COVID-19 o in persone con virus dell’immunodeficienza umana (HIV).
- Malattie immunitarie croniche come il lupus, l’artrite reumatoide e la sclerodermia.
- Cancro al cuore.
- Insufficienza cardiaca o renale.
- Ipotiroidismo (tiroide ipoattiva).
- Trattamenti come alcuni farmaci o radioterapia.
- Causa idiopatica (sconosciuta).
Quanto è comune la pericardiocentesi?
La pericardiocentesi è una procedura relativamente comune. I fornitori negli Stati Uniti eseguono più di 29.000 di queste procedure ogni anno.
Dettagli della procedura
Cosa succede prima di una pericardiocentesi?
Dopo che un medico ti ha diagnosticato un versamento pericardico o un tamponamento cardiaco, determinerà la gravità della tua condizione e il modo migliore per trattarla.
Il giorno della procedura, dovrai digiunare (non mangiare) a partire da otto ore prima della procedura (puoi bere liquidi chiari fino a due ore prima dell’inizio della procedura).
Il modo in cui un fornitore si prepara per una procedura di pericardiocentesi dipende dal fatto che si tratti o meno di un’emergenza. Con un versamento a crescita lenta (non di emergenza), il tuo medico può programmare la procedura. Nella maggior parte dei casi, tranne nelle emergenze più estreme, riceverai l’anestesia locale subito prima della procedura.
Il tuo fornitore:
- Avviare una linea endovenosa (IV).. Questo è un modo in cui gli operatori possono somministrarti farmaci o liquidi direttamente attraverso una delle tue vene.
- Prepara la pelle. Un fornitore rimuoverà tutti i peli presenti nel punto in cui il medico che esegue la procedura inserirà l’ago. L’operatore pulirà anche la stessa area con un antisettico per aiutare a prevenire le infezioni. In molti casi, prepareranno più aree, risparmiando tempo se l’operatore ha bisogno di dirigere l’ago con un’angolazione diversa per accedere meglio al fluido.
- Configurare il monitoraggio dei segni vitali. Ciò comporta il collegamento di sensori per monitorare la pressione sanguigna, la respirazione, la frequenza cardiaca e i livelli di ossigeno nel sangue. Possono anche collegare elettrodi, che sono sensori che rilevano l’attività elettrica nel cuore, per un elettrocardiogramma (ECG o EKG). I cambiamenti nell’attività elettrica del cuore possono aiutare gli operatori a regolare il posizionamento dell’ago.
- Fornire ulteriore ossigeno. Anche le persone che hanno bassi livelli di ossigeno nel sangue o che potrebbero svilupparli possono ricevere ossigeno supplementare. Questo può avvenire attraverso una maschera o un tubo che scorre sotto il naso.
Cosa succede durante una pericardiocentesi?
La pericardiocentesi è una procedura che coinvolge diversi operatori sanitari di diversa estrazione. Probabilmente coinvolgerà uno o più medici, infermieri, tecnici di imaging e altro ancora.
Guida alle immagini
Prima di inserire l’ago, l’operatore sanitario che esegue questa procedura collaborerà con un tecnico di imaging per trovare il modo più semplice e sicuro per raggiungere il pericardio. Il tipo di imaging più comune è l’ecografia (ecocardiogramma), che è sicura e facile da eseguire al momento della procedura. La fluoroscopia è un’altra opzione di imaging.
L’imaging è importante perché aiuta l’operatore a inserire l’ago esattamente dove deve andare.
Un fornitore può eseguire questa procedura senza l’aiuto dell’imaging in emergenze estreme. Tuttavia, questo è estremamente raro e presenta un rischio maggiore di complicanze. Di solito non è un’opzione a meno che non ci sia altra scelta.
Posizionamento dell’ago
A meno che tu non sia in immediato pericolo di arresto cardiaco, il tuo medico utilizzerà un anestetico locale per intorpidire l’area appena prima di inserire l’ago. Possono anche usare un bisturi per fare un piccolo taglio sulla pelle per facilitare l’inserimento dell’ago.
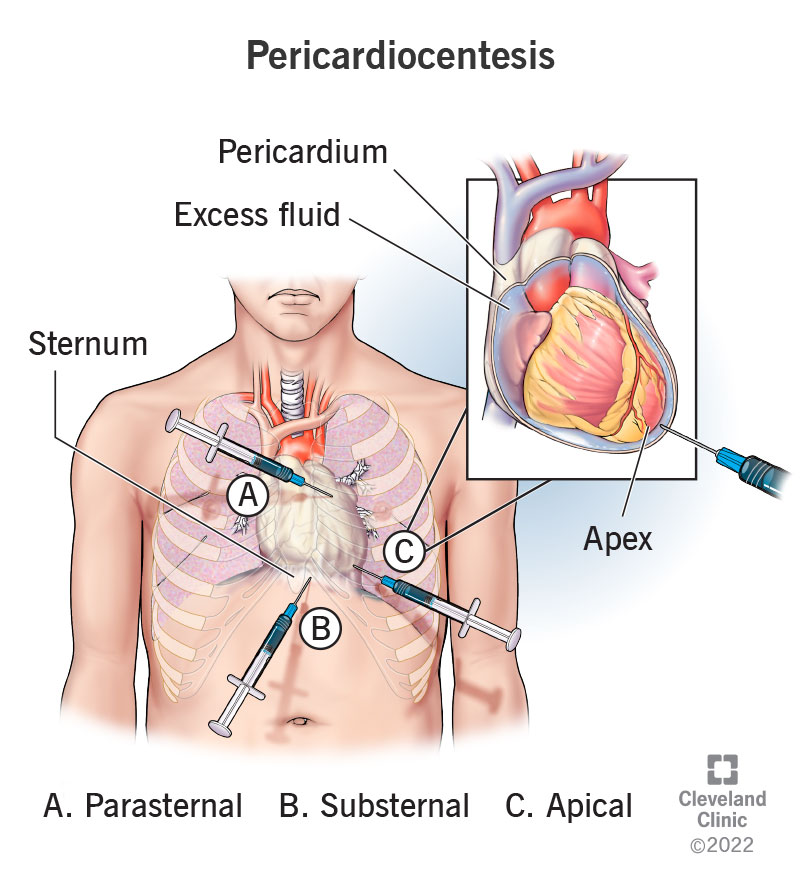
A seconda di dove si trova il fluido nel pericardio, ci sono diversi punti in cui inserire l’ago. La posizione più comune è sotto lo sterno, noto anche come sterno. Questo approccio retrosternale di solito fornisce un accesso facile e diretto al pericardio.
I punti di ingresso meno comuni sono:
- Parasternale (sopra lo sterno). Questo è appena decentrato nella parte anteriore del petto. Questo approccio consente agli operatori di accedere al tuo cuore passando tra le costole dalla parte anteriore.
- Apicale. Questo approccio va tra le costole ma dal lato del corpo. Prende il nome perché mira a una parte del pericardio vicino all’apice (estremità appuntita vicino al fondo) del cuore.
Una volta inserito l’ago, lo inclineranno in modo che entri nel pericardio, ma non nel cuore. Una volta che la punta dell’ago è nel pericardio, l’operatore può iniziare ad aspirare il liquido in eccesso all’interno.
A seconda della quantità di liquido presente all’interno del pericardio, potrebbero essere necessari solo pochi minuti per rimuovere abbastanza liquido. Sono necessari dai 10 ai 20 minuti per eseguire una procedura di pericardiocentesi. Se c’è molto liquido, può inserire un catetere per drenare il liquido più lentamente.
Una volta che hanno aspirato abbastanza liquido, il tuo medico può estrarre l’ago (o il catetere) oppure può lasciare un catetere di drenaggio in posizione per un giorno o due per rimuovere più liquido. Quando rimuovono l’ago o il drenaggio, completeranno la procedura fasciando la zona.
Cosa succede dopo una pericardiocentesi?
Dopo la procedura, il tuo medico può:
- Testa il fluido che hanno prelevato dall’interno del tuo pericardio. Ciò può aiutarli a capire perché hai avuto un accumulo di liquidi in primo luogo.
- Ripeti un’ecografia (ecocardiogramma) per confermare che il liquido è sparito. Eseguiranno un’ecografia ogni giorno se è rimasto un drenaggio in posizione.
- Estrarre il tubo di drenaggio dopo aver verificato che il fluido sia scomparso.
Rischi/benefici
Quali sono i vantaggi di una pericardiocentesi?
Oltre ad essere una procedura salvavita quando il cuore è sotto pressione a causa del fluido che lo circonda, la pericardiocentesi:
- Può aiutare a raccogliere campioni di liquidi che mostreranno il motivo iniziale dell’accaduto, il che può aiutare gli operatori sanitari a trattare il problema di fondo.
- Può svolgersi nella vostra stanza d’ospedale, in una sala operatoria o in un laboratorio di cateterizzazione cardiaca.
- È più veloce e meno invasivo dell’intervento chirurgico. Ciò significa che di solito è un’opzione migliore e più rapida quando si hanno sintomi gravi da tamponamento cardiaco e si corre il rischio che il cuore si fermi.
Quanto successo ha una pericardiocentesi?
Gli studi hanno rilevato tassi di successo superiori al 90% (con alcuni fino al 100%) per una procedura di pericardiocentesi.
A seconda della causa e delle opzioni di trattamento, il liquido può continuare ad accumularsi dopo il drenaggio iniziale. Se ciò accade, il tuo medico potrebbe consigliarti di consultare un chirurgo per discutere una procedura più permanente chiamata finestra pericardica.
Quali sono i rischi o le complicanze di una pericardiocentesi?
Le complicanze della pericardiocentesi si verificano in circa il 5%-40% dei casi. Il rischio di complicanze è minimo quando l’imaging come un ecocardiogramma o una fluoroscopia aiuta l’operatore a “vedere” dove dirigere l’ago.
In emergenze estreme, è possibile eseguire questa procedura senza l’aiuto dell’imaging. Ma questo è molto raro e dovrebbe accadere solo quando non c’è altra opzione.
Anche con l’imaging, una procedura di pericardiocentesi prevede l’inserimento di un ago molto vicino a molti degli organi vitali e ai principali vasi sanguigni. Ciò significa che esiste il rischio di ferire uno dei seguenti elementi:
- Cuore. Ciò può causare un attacco cardiaco, sanguinamento o un’interruzione del sistema elettrico del cuore, causando un ritmo cardiaco irregolare (aritmia). Questi possono essere gravi – o addirittura pericolosi per la vita – e potrebbero richiedere un intervento chirurgico al cuore di emergenza per essere riparati.
- Polmoni. Lesioni e punture possono causare il collasso polmonare, una condizione potenzialmente pericolosa per la vita.
- Diaframma.
- Pericardio. Ciò può causare la fuoriuscita di liquidi nel torace o il riempimento d’aria del pericardio.
- Fegato.
- Stomaco.
- Principali vasi sanguigni vicino al cuore.
Qualsiasi tipo di procedura medica che debba passare attraverso la pelle crea anche il rischio di infezione. Quando queste infezioni si diffondono, possono portare a una reazione travolgente da parte del sistema immunitario. Quella reazione eccessiva, nota come sepsi, è un’emergenza medica pericolosa per la vita.
Recupero e prospettive
Qual è il tempo di recupero?
La maggior parte delle persone inizierà a sentirsi meglio rapidamente quando un fornitore drena il fluido o immediatamente dopo. Avrai bisogno di riposare per 12-24 ore successive mentre i medici terranno d’occhio le tue condizioni. Il tempo complessivo di recupero dalla pericardiocentesi dipende da:
- La gravità del tuo caso.
- Cosa lo ha causato (soprattutto se è accaduto a causa di un infortunio).
- Eventuali altri farmaci o trattamenti che hai ricevuto per questo.
Il tuo medico è la persona più adatta per dirti cosa aspettarti quando si tratta del recupero e quando potrai riprendere le tue normali attività.
Quando chiamare il medico
Quando dovrei chiamare il mio medico?
Il tuo medico programmerà le visite di follow-up per assicurarti che non ci siano complicazioni o ulteriori necessità di trattamento. Alcune persone avranno bisogno di più di una procedura perché i versamenti pericardici possono verificarsi più di una volta. Ciò è particolarmente vero per alcuni tumori, infezioni, come la tubercolosi o altre condizioni.
Quando dovrei andare in ospedale?
Diversi sintomi o altre indicazioni indicano che hai bisogno di cure mediche se hai subito questa procedura di recente.
Sintomi del tamponamento cardiaco
I sintomi del tamponamento cardiaco includono:
- Dolore al petto.
- Difficoltà a respirare o respirazione insolitamente veloce.
- Svenimenti, vertigini o sensazione di stordimento.
- Palpitazioni cardiache o battito cardiaco accelerato.
Sintomi di infezione e sepsi
Dovresti anche andare immediatamente in ospedale se hai sintomi di infezione. Questi possono essere un segno di sepsi, una condizione pericolosa per la vita grave quanto un infarto o un ictus. I sintomi della sepsi includono:
- Gonfiore o arrossamento attorno al punto di ingresso dell’ago.
- Pelle insolitamente calda al tatto attorno al punto di ingresso dell’ago.
- Febbre o brividi.
- Confusione o disorientamento (soprattutto quando una persona non si comporta come al solito).
Ulteriori domande comuni
Quanto è dolorosa la pericardiocentesi?
Potrebbe pungere quando un fornitore inietta un anestetico locale nella pelle. Ma l’anestetico ti impedirà di sentire dolore in quella zona. Invece, potresti sentire pressione quando un ago entra nel sacco pericardico.
La pericardiocentesi è la stessa cosa del prelievo pericardico?
Sì, sono nomi diversi per la stessa procedura.
Una nota dalla Cleveland Clinic
Potrebbe essere spaventoso vedere un ago venire verso di te e andare verso il tuo cuore. Ma la pericardiocentesi è un modo comprovato per alleviare la pressione e i sintomi di grave versamento pericardico e tamponamento cardiaco. Grazie ai progressi nelle tecniche di trattamento, nella tecnologia e nella formazione degli operatori sanitari, questa procedura di solito ha buoni risultati. Sebbene presenti alcuni rischi, il potenziale di questa procedura per salvare vite umane supera quasi sempre qualsiasi rischio. Chiedi al tuo fornitore se hai domande che vorresti che chiarissero sulla procedura.
In conclusione, la pericardiocentesi è un procedimento medico delicato ma efficace per il drenaggio del liquido pericardico e il sollievo dei sintomi correlati. È importante seguire attentamente le istruzioni del medico prima, durante e dopo l’intervento per garantire un recupero completo e senza complicazioni. Con il giusto approccio e la cura adeguata, è possibile superare con successo questa procedura e riprendere una vita normale. È fondamentale consultare sempre un medico specializzato per un’adeguata valutazione e trattamento.
Potresti essere interessato:
5 miti a cui non dovresti credere sugli impianti cocleari
Esercizi per l’artrite per alleviare il dolore articolare
5 passaggi per aiutare a prevenire problemi digestivi con l’avanzare dell’età
5 modi per offrire supporto quando il tuo coniuge è depresso
6 motivi per cui i farmaci per la pressione sanguigna non funzionano
5 esercizi di rilassamento da provare
9 sintomi a cui tutti i sopravvissuti al cancro dovrebbero prestare attenzione
L’alcol può causare lo sviluppo di battiti cardiaci irregolari