La sindrome dell’embolia grassa è una condizione grave che si verifica quando i globuli di grasso vengono rilasciati nel flusso sanguigno dopo un trauma fisico o una frattura ossea. Le cause possono includere lesioni gravi, interventi chirurgici o infezioni. I sintomi includono difficoltà respiratoria, confusione mentale, petecchie cutanee e febbre. Il trattamento prevede spesso il monitoraggio dell’ossigenazione, il supporto respiratorio e la gestione dei sintomi. È importante diagnosticare tempestivamente la sindrome dell’embolia grassa per prevenire complicazioni gravi.
Panoramica
Cos’è la sindrome dell’embolia grassa?
La sindrome dell’embolia grassa è una condizione in cui particelle di grasso entrano nel flusso sanguigno e bloccano il flusso sanguigno. I blocchi possono influenzare il cervello, i polmoni, la pelle e altre aree. Questa condizione è rara e di solito non è grave, ma può essere pericolosa quando è grave.
Qual è la differenza tra un’embolia grassa e un’embolia polmonare?
Analizzare le differenze tra un’embolia polmonare e un’embolia grassa inizia con la definizione di alcuni termini chiave.
- Embolia: Un blocco in un vaso sanguigno. Questi possono verificarsi a causa di coaguli di sangue, bolle d’aria o frammenti di grasso che circolano nel sangue.
- Embolia grassa: Un blocco in un vaso sanguigno costituito da una o più particelle di grasso.
- Embolia polmonare. Un blocco in un vaso sanguigno nei polmoni.
Mentre i coaguli di sangue hanno molte più probabilità di causare embolia polmonare, le embolie grasse possono comunque causare anche embolie polmonari (che sono emergenze mediche pericolose per la vita). La sindrome dell’embolia grassa causa anche problemi respiratori anche quando non causa un’embolia polmonare.
Chi colpisce?
Un’embolia grassa può capitare a chiunque, ma è estremamente rara nei bambini. È più probabile che questa condizione si verifichi quando si frattura il bacino (l’osso che forma i fianchi) o le ossa lunghe del corpo.
In rari casi, anche altre condizioni o circostanze possono causare questa condizione. Alcuni esempi includono:
- Sostituzione del ginocchio o dell’anca.
- Gravi ustioni.
- Ricevere la RCP.
- Biopsia o trapianto del midollo osseo.
- Pancreatite acuta.
- Fegato grasso.
- Liposuzione.
- Anemia falciforme.
Quanto è comune questa condizione?
Sebbene un’embolia grassa possa verificarsi ogni volta che si frattura un osso, di solito non è sufficiente a causare un problema.
Nelle persone con una rottura isolata di un osso lungo come il femore, la sindrome da embolia grassa si verifica tra lo 0,5% e il 2% di tutti i casi. Quando si tratta di più ossa rotte, in particolare fratture del bacino, questa condizione si verifica tra il 5% e il 10% dei casi.
In che modo questa condizione influisce sul mio corpo?
La sindrome dell’embolia grassa può essere una condizione pericolosa a livelli più gravi perché può rendere difficile la respirazione. A livelli più gravi, questa malattia è talvolta mortale a causa del modo in cui colpisce i polmoni o perché l’impatto sui polmoni mette a dura prova il cuore tanto da farlo fallire.
Sintomi e cause
Cosa causa la condizione?
Un’embolia grassa si verifica quando una o più particelle di grasso simili a goccioline entrano nel flusso sanguigno e bloccano la circolazione attraverso alcuni vasi sanguigni. Gli emboli grassi (il termine per più di uno) si formano ogni volta che si rompe un osso, ma di solito sono troppo piccoli per causare eventuali blocchi. Ciò significa che è raro che gli emboli grassi (pronunciati EM-bo-lye) causino problemi.
È molto più probabile che gli emboli grassi causino un problema quando si verificano dopo la rottura di alcune ossa. Circa il 95% dei casi riguarda fratture del bacino o delle ossa lunghe del corpo, in particolare del femore (femore), della tibia (stinco) e del perone (che corre dietro la tibia) nelle gambe.
Nella maggior parte dei casi, le particelle di grasso nel flusso sanguigno possono rimanere intrappolate vicino alla superficie della pelle in vasi sanguigni più piccoli chiamati capillari, causando eruzioni cutanee e altri sintomi lievi. Gli emboli grassi possono colpire anche piccoli vasi in aree critiche come cuore, cervello, occhi o polmoni, causando problemi gravi e potenzialmente letali.
Tre effetti specifici sono solitamente sufficienti affinché un medico possa diagnosticare questa condizione (sebbene una diagnosi sia possibile anche senza tutti e tre). Questi includono una caratteristica eruzione cutanea sulla pelle ed effetti sul cervello e sui polmoni.
Quali sono i sintomi?
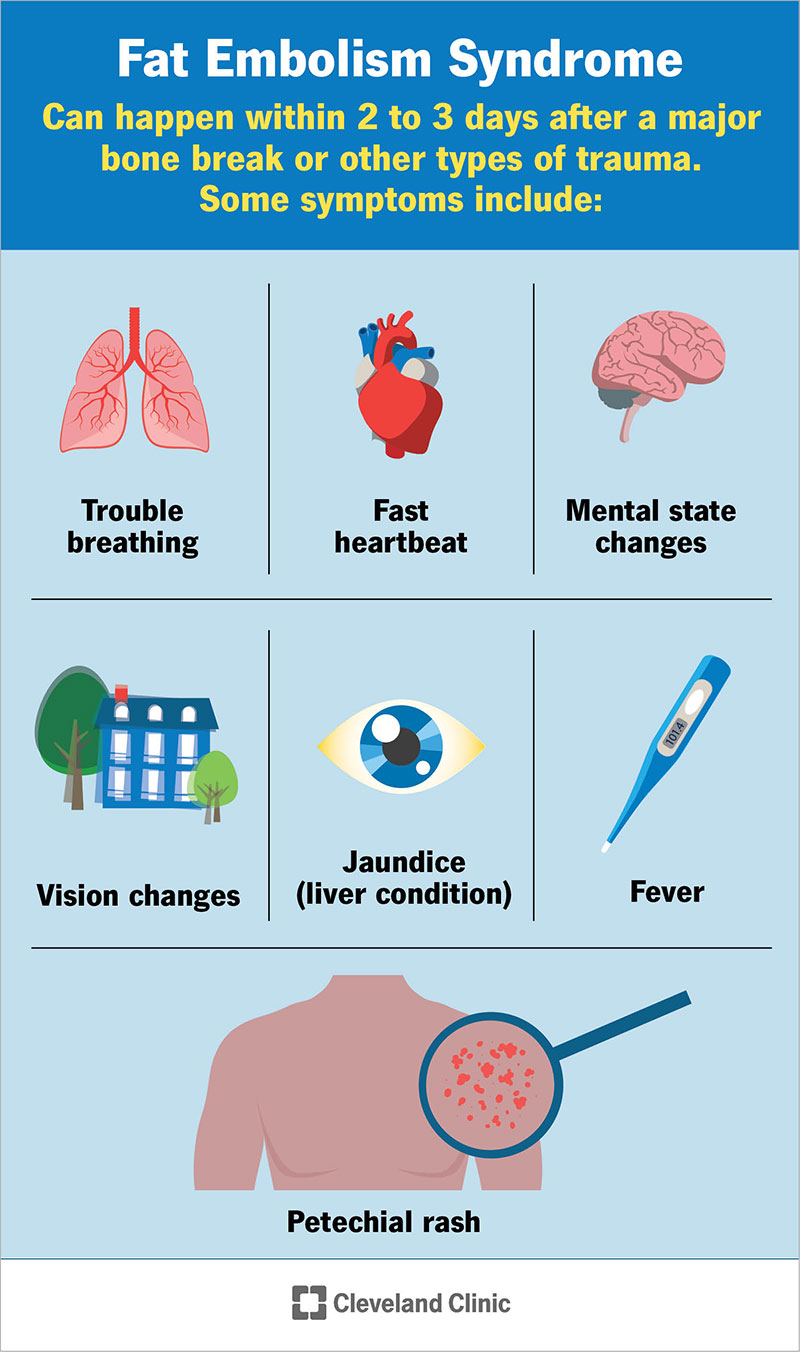
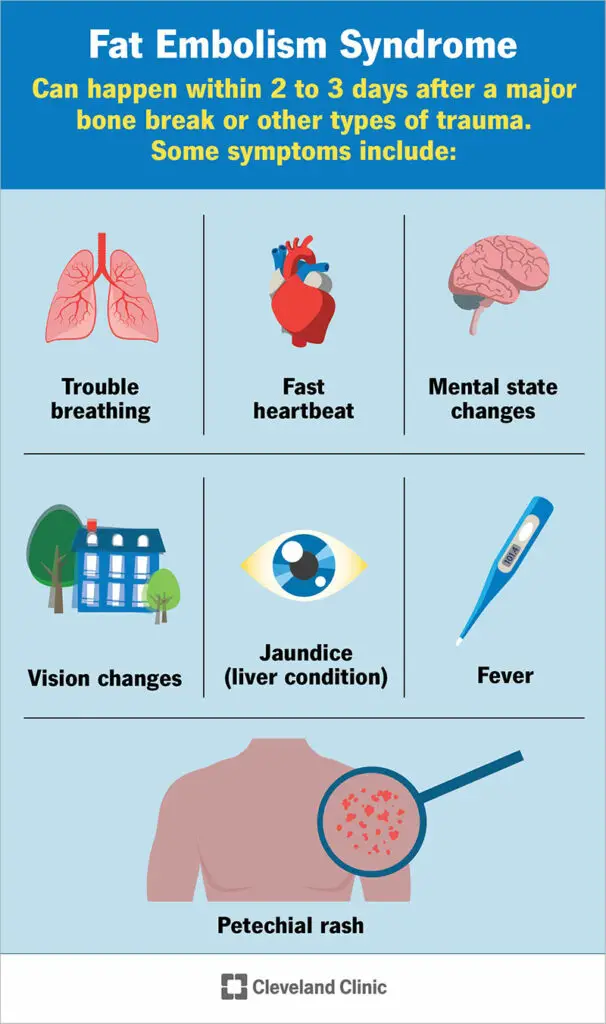
La sindrome dell’embolia grassa di solito si verifica entro 2 o 3 giorni dopo una grave frattura ossea o altri tipi di trauma. Ma può accadere già 12 ore dopo un infortunio. I sintomi principali includono quanto segue:
- Problema respiratorio. Difficoltà a respirare o respirazione veloce sono comuni nella sindrome da embolia grassa. Questi sintomi di solito si sviluppano prima degli altri.
- Cambiamenti dello stato mentale. La sindrome da embolia grassa può influenzare il funzionamento del cervello, causando mal di testa, confusione, cambiamenti di personalità o rendendoti insensibile o lento a rispondere. Può anche comportare convulsioni o entrare in coma.
- Eruzione petecchiale. Le petecchie (pet-ee-key-ay) sono piccole macchie simili a lividi sulla pelle. Si verificano quando i vasi sanguigni chiamati capillari scoppiano o si rompono appena sotto la superficie della pelle. Queste macchie compaiono solitamente sulla testa, sul collo, sul petto e sulle braccia. Possono verificarsi anche sul lato interno delle palpebre e all’interno della bocca.
Altri possibili sintomi includono:
- Battito cardiaco veloce.
- Febbre.
- Ittero (una condizione del fegato che causa l’ingiallimento della pelle o del bianco degli occhi).
- La visione cambia.
I medici possono anche testare i seguenti segni clinici. Questi sono cambiamenti che i test diagnostici e di laboratorio possono rilevare ma che non puoi avvertire come sintomi:
- Bassa saturazione di ossigeno nel sangue.
- Anemia.
- Problemi ai reni.
- Problemi di vista.
- Basso numero di piastrine e altri cambiamenti nella chimica del sangue.
È contagioso?
La sindrome dell’embolia grassa non è contagiosa.
Diagnosi e test
Come viene diagnosticato?
Al momento non esiste uno standard universalmente accettato per diagnosticare questa condizione. Per questo motivo, i medici formulano la diagnosi in base ai sintomi, a un esame fisico, a test diagnostici e di laboratorio.
L’esame fisico prevede che un medico osservi il tuo corpo alla ricerca di segni e sintomi di potenziali problemi medici. Potrebbero anche ascoltare il tuo cuore e la tua respirazione con uno stetoscopio.
I tre sintomi principali di questa condizione, difficoltà respiratorie, cambiamenti dello stato mentale ed eruzione petecchiale, sono segni e sintomi solitamente visibili. Ciò significa che in molti casi, soprattutto quelli più gravi, è sufficiente un esame fisico per diagnosticare questa condizione.
Quali esami verranno eseguiti per diagnosticare questa condizione?
I test per questa condizione possono includere uno dei seguenti.
- Studi sull’immagine: I medici possono eseguire radiografie, scansioni di tomografia computerizzata (TC) o scansioni di risonanza magnetica (MRI) della testa o del torace. Ciò è probabile perché i medici vorranno escludere problemi potenzialmente letali come ictus o embolia polmonare. Le scansioni possono aiutare a escludere tali condizioni e aiutare a confermare una diagnosi di sindrome da embolia grassa.
- Test diagnostici: I test diagnostici possono essere eseguiti quando i sintomi della sindrome da embolia grassa colpiscono il cuore. Gli esempi includono un elettrocardiogramma, un test che misura l’attività elettrica del cuore o una biopsia cutanea per cercare segni di particelle di grasso che bloccano i capillari della pelle.
- Test di laboratorio: Questi test cercheranno cambiamenti chiave nella chimica del sangue e cercheranno tracce di particelle di grasso nel sangue, nelle urine o nell’espettorato (muco che si tossisce).
Gestione e trattamento
Come viene trattato ed esiste una cura?
Non esiste una cura per la sindrome dell’embolia grassa e non esiste un piano di trattamento standard per i casi di questa condizione. I trattamenti per la sindrome da embolia grassa possono includere farmaci, dispositivi di supporto vitale e trattamenti per prevenire ulteriori complicazioni.
L’obiettivo principale di questa condizione è fornire cure di supporto. Ciò significa che gli operatori sanitari si concentrano sul trattamento dei sintomi e degli effetti della malattia di base piuttosto che sulla malattia stessa.
Quali farmaci/trattamenti vengono utilizzati?
I possibili trattamenti utilizzati con la sindrome da embolia grassa includono:
- Corticosteroidi. Questi farmaci riducono l’infiammazione nel corpo. Gli operatori sanitari spesso li prescrivono per ridurre l’infiammazione, aiutare i polmoni e facilitare la respirazione. Tuttavia, sono necessarie ulteriori ricerche per verificare se questo dovrebbe essere un trattamento standard per questa condizione.
- Farmaci per fluidificare il sangue. Questi possono prevenire potenziali coaguli di sangue che potrebbero verificarsi insieme alla sindrome da embolia grassa. Tuttavia, non ci sono prove sufficienti a sostegno del loro utilizzo in tutti i casi di sindrome da embolia grassa.
- Filtri per vena cava. Si tratta di dispositivi che gli operatori sanitari possono inserire nelle vene e guidarli in posizione. Una volta all’interno della vena cava (la vena più grande del corpo, che dirige il sangue al cuore), questi filtri catturano i coaguli che potrebbero rimanere bloccati nei polmoni. Ciò previene un’embolia polmonare o gli effetti respiratori della sindrome da embolia grassa.
- Ossigeno. Questo è uno dei trattamenti più rapidi e semplici che possono verificarsi con qualsiasi tipo di problema respiratorio. Aumentare l’apporto di ossigeno significa che i polmoni e il cuore non devono lavorare così duramente per fornire una quantità sufficiente di ossigeno al corpo.
- Ossigenazione extracorporea a membrana (ECMO). L’ossigenazione extracorporea della membrana (ECMO) è un processo che preleva il sangue dal corpo e attraverso una sequenza speciale di dispositivi rimuove l’anidride carbonica e aggiunge ossigeno. Il sangue poi ritorna nel tuo corpo. Questa terapia può aiutare a dare una pausa ai polmoni in modo che possano riprendersi in caso di gravi problemi respiratori dovuti alla sindrome da embolia grassa.
- Ventilazione. Un ventilatore è un dispositivo che svolge il lavoro di respirazione in modo da non doverlo fare tu. È una parte comune del trattamento per le persone che hanno problemi respiratori gravi e potenzialmente letali. Questo processo inizia con l’intubazione, che consiste nell’inserire un tubo nella trachea e nel collegarlo a un ventilatore. Di solito sei sedato durante questo processo per aiutarti a mantenerti a tuo agio.
Complicazioni/effetti collaterali del trattamento
La sindrome dell’embolia grassa in genere non presenta complicazioni dirette. Tuttavia, i casi più gravi possono provocare effetti a lungo termine nel cervello, negli occhi o nei polmoni. Tuttavia, la maggior parte delle persone riuscirà a riprendersi completamente. Dovresti chiedere al tuo medico i possibili e probabili effetti collaterali o complicazioni nel tuo caso. Sono la migliore fonte di informazioni perché possono adattare tali informazioni alle circostanze e alle esigenze specifiche.
Alcune prove suggeriscono che la sindrome da embolia grassa può comportare un rischio maggiore di problemi come la trombosi venosa profonda o effetti a lungo termine sul cervello. Tuttavia, tale prova non è confermata e saranno necessarie ulteriori ricerche per determinare se è così.
Come prendermi cura di me stesso/gestire i sintomi?
Poiché la sindrome dell’embolia grassa può causare problemi respiratori e interrompere le normali funzioni del cervello, non dovresti cercare di prendertene cura in modo indipendente. La cosa migliore da fare è andare in ospedale e consultare un medico.
Prevenzione
Come posso ridurre il rischio di – o prevenire – questa condizione?
Poiché la sindrome da embolia grassa spesso segue la frattura delle ossa, è molto comune che le persone abbiano la frattura stabilizzata. Questo di solito comporta il riallineamento e l’immobilizzazione delle ossa rotte, ma può anche comportare un intervento chirurgico in caso di fratture più gravi.
Gli operatori sanitari possono anche prescrivere corticosteroidi dopo una frattura grave per cercare di prevenire lo sviluppo di questa condizione. Tuttavia, sono necessarie ulteriori ricerche per confermare se i benefici di questo approccio sono maggiori dei rischi potenziali.
Prospettive/prognosi
Qual è la prospettiva per questa condizione?
La sindrome dell’embolia grassa è mortale tra il 5% e il 20% dei casi, con un tasso di mortalità che tende a diminuire ormai da diversi anni. Il calo del tasso di mortalità è in gran parte dovuto alle misure preventive e al migliore monitoraggio ospedaliero per i soggetti a maggior rischio.
La sindrome dell’embolia grassa è più pericolosa quando causa gravi problemi respiratori o insufficienza cardiaca. Il rischio di sviluppare uno di questi problemi è maggiore quando questa condizione è grave o quando si verificano ritardi nel trattamento.
Nei casi moderati e lievi, la sindrome dell’embolia grassa di solito si risolve da sola e raramente causa effetti a lungo termine.
Quanto tempo dopo il trattamento mi sentirò meglio e quanto tempo ci vorrà per riprendermi?
Nella maggior parte dei casi, la sindrome dell’embolia grassa non è una condizione grave e scompare da sola entro pochi giorni. Possono essere necessari giorni o settimane affinché qualsiasi problema cutaneo o neurologico (legato al cervello) scompaia nei casi più gravi. I problemi respiratori di solito scompaiono da soli entro un anno. I problemi respiratori che non migliorano da soli di solito non sono abbastanza gravi da richiedere cure mediche continue.
Vivere con
Come mi prendo cura di me stesso?
In generale, la maggior parte delle persone non avrà bisogno di prendere precauzioni speciali dopo la sindrome da embolia grassa. Tuttavia, è importante fare attenzione alle eventuali fratture ossee che hanno portato allo sviluppo della condizione. La rottura di un osso può causare questa condizione (se non la soffrivi prima) o farla ripresentare.
Se hai domande specifiche sulle tue circostanze e sul tuo caso, il tuo medico è la persona più adatta per guidarti su cosa puoi aiutare te stesso durante il recupero da questa condizione.
Quando dovrei consultare il mio medico?
Il tuo medico probabilmente consiglierà visite di follow-up e cure per monitorare eventuali effetti a lungo termine correlati alla sindrome da embolia grassa, ma questi sono rari. Il tuo fornitore può anche dirti i segni e i sintomi a cui prestare attenzione che indicano che hai bisogno di cure mediche.
Quando dovrei andare al pronto soccorso?
Dovresti andare in ospedale ogni volta che hai un braccio o una gamba rotta. Le strutture ospedaliere possono trattare al meglio questo tipo di fratture e aiutarti a evitare complicazioni o altri problemi.
Dovresti andare in ospedale anche se soffri della sindrome dell’embolia grassa e inizi ad avere cambiamenti nel tuo stato mentale o qualsiasi sintomo correlato all’embolia polmonare.
I sintomi del cambiamento della salute mentale includono:
- Confusione o irritabilità.
- Sentirsi letargico o lento a rispondere.
- Convulsioni.
I sintomi dell’embolia polmonare includono:
- Dolore al petto.
- Difficoltà a respirare, soprattutto se avviene rapidamente o all’improvviso.
- Tosse o respiro sibilante (soprattutto se si tossisce sangue).
La sindrome dell’embolia grassa è una condizione rara che di solito scompare da sola senza effetti a lungo termine. Tuttavia, in alcuni casi può essere pericoloso o addirittura mortale, soprattutto nei casi gravi o in quelli che non ricevono un trattamento rapido. Fortunatamente, i progressi nell’assistenza medica hanno notevolmente ridotto i rischi derivanti da questa condizione, soprattutto grazie alla diagnosi e al trattamento rapidi.
In conclusione, la sindrome dell’embolia grassa è una condizione rara ma grave causata dalla presenza di piccole particelle di grasso che si diffondono attraverso il flusso sanguigno e causano ostruzioni nei vasi sanguigni. I sintomi possono includere difficoltà respiratoria, dolore toracico e confusione mentale. Il trattamento prevede principalmente il monitoraggio dei sintomi e la gestione delle complicazioni, come l’insufficienza respiratoria. È importante consultare immediatamente un medico se si sospetta di avere questa sindrome, in quanto può essere potenzialmente letale se non trattata tempestivamente.
Potresti essere interessato:
5 miti a cui non dovresti credere sugli impianti cocleari
Esercizi per l’artrite per alleviare il dolore articolare
5 passaggi per aiutare a prevenire problemi digestivi con l’avanzare dell’età
5 modi per offrire supporto quando il tuo coniuge è depresso
6 motivi per cui i farmaci per la pressione sanguigna non funzionano
5 esercizi di rilassamento da provare
9 sintomi a cui tutti i sopravvissuti al cancro dovrebbero prestare attenzione
L’alcol può causare lo sviluppo di battiti cardiaci irregolari