Il sistema riproduttivo maschile è essenziale per la perpetuazione della specie umana ed è composto da organi e ghiandole che svolgono specifiche funzioni. La struttura complessa di questo sistema include organi come i testicoli, il pene e le vescicole seminali, che lavorano insieme per produrre sperma e trasportarlo attraverso il sistema riproduttivo. La capacità di fecondare un ovulo dipende dalla corretta funzionalità di queste parti anatomiche, rendendo fondamentale la comprensione della loro struttura e funzione per la salute riproduttiva maschile.
Panoramica
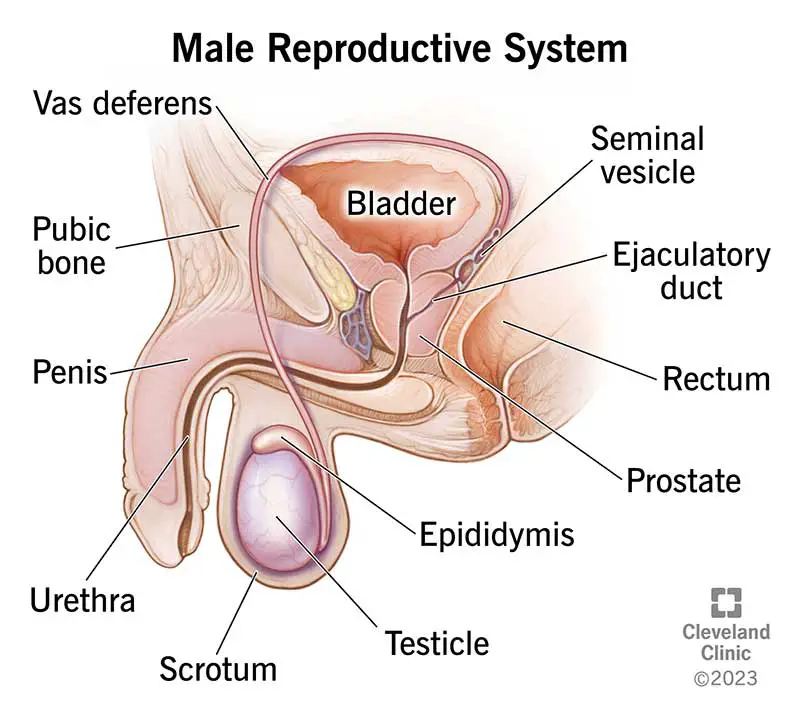
Qual è il sistema riproduttivo maschile?
Il sistema riproduttivo maschile comprende un gruppo di organi che compongono il sistema riproduttivo e il sistema urinario negli uomini e nelle persone classificate come maschi alla nascita (AMAB).
Il sistema riproduttivo maschile contiene parti interne ed esterne. Le parti interne sono all’interno del tuo corpo e le parti esterne sono all’esterno del tuo corpo. Insieme, questi organi aiutano a urinare (fare pipì), ad avere rapporti sessuali e a generare figli biologici.
Funzione
Cosa fa il sistema riproduttivo maschile?
Gli organi che compongono il sistema riproduttivo maschile svolgono le seguenti funzioni:
- Produrre, mantenere e trasportare spermatozoi e sperma. Gli spermatozoi sono cellule riproduttive maschili. Lo sperma è il fluido protettivo attorno allo sperma.
- Scaricare lo sperma.
- Producono e secernono gli ormoni sessuali maschili.
Come funziona il sistema riproduttivo maschile?
L’intero sistema riproduttivo maschile dipende dagli ormoni. Gli ormoni sono sostanze chimiche che stimolano o regolano l’attività delle cellule o degli organi. Gli ormoni primari che aiutano la funzione del sistema riproduttivo maschile includono:
- Ormone follicolo-stimolante (FSH). La tua ghiandola pituitaria produce FSH. L’FSH è necessario per produrre spermatozoi (spermatogenesi).
- Ormone luteinizzante (LH). Anche la tua ghiandola pituitaria produce LH. L’LH è necessario per continuare il processo di spermatogenesi.
- Testosterone. Il testosterone è il principale ormone sessuale nelle persone AMAB. Ti aiuta a sviluppare alcune caratteristiche, tra cui la massa e la forza muscolare, la distribuzione del grasso, la massa ossea e il desiderio sessuale (libido).
Anatomia
Quali sono le parti esterne del sistema riproduttivo maschile?
La maggior parte del sistema riproduttivo maschile si trova all’esterno della cavità addominale o del bacino. Le parti esterne del corpo del sistema riproduttivo maschile comprendono il pene, lo scroto e i testicoli. Un altro nome per queste parti è genitali o genitali.
Pene
Il pene è l’organo maschile destinato ai rapporti sessuali. Contiene molte terminazioni nervose sensibili e ha tre parti:
- Radice. La radice è la base del tuo pene. Si attacca alla parete dell’addome.
- Corpo (albero). Il corpo ha una forma come un tubo o un cilindro. È costituito da tre camere interne: le due camere più grandi sono i corpi cavernosi e la terza camera è il corpo spongioso. I corpi cavernosi corrono fianco a fianco, mentre il corpo spugnoso circonda l’uretra. All’interno di queste camere c’è uno speciale tessuto erettile simile a una spugna. Il tessuto erettile contiene migliaia di spazi. Durante l’eccitazione sessuale, gli spazi si riempiono di sangue e il pene diventa duro e rigido (erezione). L’erezione ti consente di avere rapporti sessuali penetrativi. La pelle del pene è morbida ed elastica, il che gli consente di cambiare dimensione quando si ha un’erezione.
- Glande (testa). Il glande è la punta a forma di cono del pene. Uno strato sciolto di pelle (prepuzio) copre il glande. Gli operatori sanitari a volte rimuovono chirurgicamente il prepuzio (circoncisione).
Nella maggior parte delle persone, l’apertura dell’uretra si trova sulla punta del glande. L’uretra trasporta pipì e sperma fuori dal corpo. Lo sperma contiene sperma. Espelli (eiaculi) lo sperma attraverso l’estremità del tuo pene quando raggiungi l’apice sessuale (orgasmo).
Quando il tuo pene è eretto, i tuoi corpi cavernosi premono contro la parte dell’uretra dove scorre la pipì. Questo blocca il flusso della pipì in modo che solo lo sperma venga eiaculato quando raggiungi l’orgasmo.
Qual è la dimensione normale del pene?
Gli studi suggeriscono che il pene medio è di circa 3,5 pollici (8,9 cm) quando flaccido (morbido) e poco più di 5 pollici (13 cm) quando è eretto.
Scroto
Lo scroto è la sacca di pelle sciolta, simile a un sacchetto, che pende dietro il pene. Contiene i testicoli, i nervi e i vasi sanguigni.
Lo scroto protegge i testicoli e fornisce una sorta di “sistema di controllo del clima”. Per il normale sviluppo dello sperma, i testicoli devono trovarsi a una temperatura leggermente più fresca della temperatura corporea (tra 97 e 99 gradi Fahrenheit o 36 e 37 gradi Celsius). Speciali muscoli nella parete dello scroto lo permettono di contrarsi (stringersi) e rilassarsi. Il tuo scroto si contrae per avvicinare i testicoli al corpo per ottenere calore e protezione. Si rilassa lontano dal tuo corpo per rinfrescarli.
Testicoli
I testicoli (testicoli) sono organi di forma ovale che si trovano nello scroto. Hanno le dimensioni di due grandi olive. Il cordone spermatico mantiene i testicoli in posizione e fornisce loro il sangue. La maggior parte delle persone AMAB hanno due testicoli, sul lato sinistro e destro dello scroto. I testicoli producono testosterone e producono sperma. All’interno dei testicoli ci sono masse di tubi arrotolati. Questi sono i tubuli seminiferi. I tubuli seminiferi producono spermatozoi attraverso la spermatogenesi.
Epididimo
L’epididimo è un lungo tubo a spirale che poggia sulla parte posteriore di ciascun testicolo. Trasporta e immagazzina gli spermatozoi creati dai testicoli. L’epididimo porta anche lo sperma alla maturità: gli spermatozoi che emergono dai testicoli sono immaturi e incapaci di fecondazione. Durante l’eccitazione sessuale, le contrazioni muscolari spingono lo sperma nei vasi deferenti.
Quali sono le parti interne del sistema riproduttivo maschile?
Esistono diversi organi interni (accessori) nel sistema riproduttivo maschile. Loro includono:
Vasi deferenti
Il dotto deferente è un lungo tubo muscolare che si estende dall’epididimo alla cavità pelvica, proprio dietro la vescica urinaria. I vasi deferenti trasportano lo sperma maturo nell’uretra in preparazione all’eiaculazione.
Condotti eiaculatori
Ogni testicolo ha un dotto deferente che si unisce ai dotti delle vescicole seminali per formare i dotti eiaculatori. I dotti eiaculatori si muovono attraverso la prostata, dove raccolgono i liquidi da aggiungere allo sperma. Si svuotano nella tua uretra.
Uretra
L’uretra è il tubo che trasporta la pipì dalla vescica all’esterno del corpo. Se hai un pene, eiacula anche lo sperma quando raggiungi l’orgasmo.
Vescicole seminali
Le vescicole seminali sono sacche simili a sacche che si attaccano ai dotti deferenti vicino alla base della vescica. Le vescicole seminali costituiscono fino all’80% del liquido eiaculatorio, compreso il fruttosio. Il fruttosio è una fonte di energia per gli spermatozoi e li aiuta a muoversi (motilità).
Ghiandola prostatica
La prostata è una ghiandola delle dimensioni di una noce che si trova sotto la vescica, davanti al retto. La prostata aggiunge ulteriore liquido all’eiaculato, che aiuta a nutrire lo sperma. L’uretra attraversa il centro della ghiandola prostatica.
Ghiandole bulbouretrali (Cowper).
Le ghiandole bulbouretrali sono strutture grandi quanto un pisello ai lati dell’uretra, appena sotto la prostata. Creano un fluido limpido e scivoloso che sfocia direttamente nell’uretra. Questo fluido lubrifica l’uretra e neutralizza gli acidi che potrebbero rimanere dalla tua pipì.
Condizioni e disturbi
Quali sono le condizioni comuni che influenzano il sistema riproduttivo maschile?
Le condizioni comuni che influenzano il sistema riproduttivo maschile includono:
- Cancro ai testicoli.
- Cancro del pene.
- Cancro alla prostata.
- Infezioni sessualmente trasmissibili (IST).
- Eiaculazione precoce.
- Infertilità maschile.
- Disfunzione erettile.
- Priapismo.
Quali sono i sintomi comuni delle condizioni del sistema riproduttivo maschile?
I segni comuni di condizioni che colpiscono il sistema riproduttivo maschile includono:
- Grumi o piaghe sulle parti riproduttive esterne.
- Dolore o gonfiore.
- Dolore o fastidio intorno all’inguine o al basso addome.
- Sangue nel liquido seminale (ematospermia).
- Sangue nella pipì (ematuria).
- Dolore o bruciore quando si fa pipì (disuria).
- Perdita di controllo della vescica (incontinenza urinaria).
- Incapacità di ottenere e mantenere un’erezione sufficientemente dura per un rapporto sessuale.
Quali sono i test più comuni per verificare la salute del sistema riproduttivo maschile?
Un operatore sanitario può ordinare i seguenti test per verificare la salute del sistema riproduttivo maschile:
- Esame fisico.
- Analisi del sangue.
- Test delle urine.
- Ultrasuoni.
- Raggi X.
- Scansione di tomografia computerizzata (CT).
- Risonanza magnetica (MRI).
- Biopsia.
- Esame rettale digitale.
- Test dell’antigene prostatico specifico (PSA).
Un uomo può andare in menopausa?
No, un uomo non può entrare in menopausa.
La menopausa è la fine del ciclo mestruale di una donna o di una persona assegnata al ciclo mestruale femminile alla nascita (AFAB). Nelle persone AFAB, ciò comporta un cambiamento nella produzione ormonale. Uno dei maggiori cambiamenti dopo la menopausa è che non si possono più avere figli biologici. Nelle persone AMAB, i testicoli non perdono la capacità di produrre ormoni. Le persone AMAB potrebbero essere in grado di produrre sperma fino agli 80 anni o anche di più.
Tuttavia, sottili cambiamenti nel funzionamento dei testicoli possono verificarsi intorno ai 45 anni. I cambiamenti possono verificarsi in modo più drammatico dopo i 70 anni. Alcune persone la chiamano “menopausa maschile”. Per molte persone AMAB, la produzione ormonale rimane normale fino ai 60 anni e più. Il declino della funzione ormonale in età precoce può essere un effetto collaterale di un’altra condizione, come il diabete.
Non è chiaro se la diminuzione della funzione testicolare contribuisca ad altri sintomi, come la disfunzione erettile, l’affaticamento, la debolezza o la depressione.
Si può curare la “menopausa maschile”?
Se i livelli di testosterone sono bassi, la terapia ormonale sostitutiva può aiutare ad alleviare alcuni sintomi, tra cui calo del desiderio sessuale, depressione e affaticamento. Tuttavia, la sostituzione degli ormoni maschili può peggiorare il cancro alla prostata. Può anche peggiorare l’aterosclerosi.
Parla con un operatore sanitario di tutti i pro e i contro della terapia ormonale sostitutiva. Prima di iniziare, dovresti sottoporsi a un esame fisico completo e test di laboratorio.
Cura
Come puoi prenderti cura del sistema riproduttivo maschile?
- Pratica il sesso sicuro. Usa il preservativo per proteggerti dalle malattie sessualmente trasmissibili.
- Esegui gli autoesami. Esamina regolarmente il tuo pene, scroto e testicoli per eventuali cambiamenti.
- Ottieni il vaccino contro il virus del papilloma umano (HPV).. Questo vaccino aiuta a proteggerti dall’HPV, che può causare il cancro del pene e le verruche genitali.
- Considera la circoncisione. Una circoncisione riduce il rischio di cancro del pene.
- Non utilizzare prodotti del tabacco. I prodotti del tabacco aumentano il rischio di sviluppare tumori. Se fumi, chiedi a un operatore sanitario consigli per aiutarti a smettere di fumare.
- Pratica una buona igiene. È una buona idea pulire regolarmente il pene, lo scroto e le aree circostanti con acqua calda e sapone per aiutare a uccidere i germi che causano infezioni. Se hai ancora il prepuzio, assicurati di tirarlo indietro, pulire la testa del pene e asciugare accuratamente l’area.
- Sottoponiti regolarmente a esami della prostata. Gli esami della prostata cercano i primi segni di cancro alla prostata. Dovresti sottoporsi al primo esame della prostata entro i 50 anni. Tuttavia, se hai una storia familiare biologica di cancro alla prostata, è una buona idea sottoporsi al primo esame della prostata entro i 45 anni.
- Mantieni un peso salutare per te. Chiedi al tuo fornitore cosa significa per te un peso sano.
- Informati sulle malattie sessualmente trasmissibili. Scopri i segni e i sintomi delle malattie sessualmente trasmissibili. Più sai, meglio puoi proteggere te stesso e il tuo partner.
Ulteriori domande comuni
Le palle da uomo cambiano con l’età?
Invecchiando, i testicoli (palle) potrebbero ridursi e lo scroto potrebbe abbassarsi.
Il sistema riproduttivo maschile comprende molti organi diversi. Molte persone pensano agli organi esterni, tra cui il pene, lo scroto e i testicoli. Tuttavia, il sistema riproduttivo maschile comprende anche molte parti interne, tra cui l’uretra e la prostata. Insieme, le parti che compongono il sistema riproduttivo maschile coinvolgono l’attività sessuale, la riproduzione e la pipì. I tuoi organi riproduttivi esterni potrebbero apparire diversi da quelli di qualcun altro ed è naturale che cambino leggermente nel tempo. Tuttavia, se hai sintomi o dubbi sui tuoi genitali, parla con un operatore sanitario.
In conclusione, il sistema riproduttivo maschile è composto da organi e strutture specializzate che collaborano per la produzione e il trasferimento degli spermatozoi. Questo complesso sistema è essenziale per la riproduzione umana e svolge un ruolo fondamentale nella trasmissione dei geni. La sua struttura altamente specializzata permette il mantenimento della fertilità maschile e la trasmissione della vita. Inoltre, la sua complessa funzionalità è regolata da una serie di ormoni e processi fisiologici che garantiscono la corretta attività riproduttiva. In sintesi, il sistema riproduttivo maschile è un elemento chiave per la perpetuazione della specie umana.
Potresti essere interessato:
Quando può il tuo bambino avere il latte di mucca?
Quando è il momento giusto per provare ad avere un altro bambino?
Esercizi per l’artrite per alleviare il dolore articolare
Perché gli ictus sono in aumento tra i giovani?
Perché i test COVID-19 sono inattivi e cosa significa
Perché l’urina di mio figlio va dappertutto?
Perché alcune persone dormono con gli occhi aperti?
Un vaccino contro il COVID-19 ti farà scomparire il ciclo?